| СУБТОТАЛЬНАЯ РЕЗЕКЦИЯ ЖЕЛУДКА
|
| |
|
ПОКАЗАНИЯ. Субтотальная резекция желудка показана
при наличии злокачественной опухоли; при наличии язвы желудка, не
поддающейся излечению, несмотря на три недели интенсивной медицинской
терапии; при антацидности, тяжелой анемии, подозрительных клетках в
промываниях желудка или сомнительных результатах анализов с барием по
поводу наличия или отсутствия злокачественной опухоли или
оптиковолоконного гастроскопического наблюдения с непосредственной
биопсией. Такую резекцию чаще всего применяют, чтобы контролировать
кислотный фактор в случаях трудноизлечимой язвы двенадцатиперстной
кишки. У истощенных пациентов с язвой двенадцатиперстной кишки, особенно
женщин, следует рассмотреть более консервативную операцию. Аналогичным
образом, прежде чем выполнять радикальную резекцию по предположению, что
патологическое изменение может быть злокачественным, в доказательство
злокачественности следует сделать иссечение блока желудочной язвы с
многоцентровыми анализами замороженного среза. Такая особая мера
получения доказательства особенно важна для всех женщин, а также для
истощенных мужчин.
ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА. Предоперационная
подготовка будет во многом определяться типом имеющегося патологического
изменения и тем осложнением, которое оно дает. После того, как операция
будет со всей определенностью запланирована, пациенту без непроходимости
привратника рекомендуют заменить строгий режим диетой с высоким
содержанием белков, углеводов и витаминов, чтобы подготовиться к
послеоперационному периоду ограниченного приема калорий. Следует
предусмотреть достаточное время, чтобы по возможности улучшить питание,
особенно если имела место значительная потеря веса у пациентов с
непроходимостью привратника. С помощью внутривенного введения раствора
лактата Рингера необходимо установить баланс жидкости и электролитов.
Корректируют дефицит калия. Анемию и ги-попротеинемию следует
скорректировать как можно ранее с помощью переливания цельной крови и
плазмы или с помощью усиленного питания. Учащение легочных осложнений,
связанных с операциями в верхней брюшной полости, создает настоятельную
необходимость в том, чтобы избирательные желудочные операции проводились
только в отсутствие респираторной инфекции, а у пациентов с хроническими
легочными заболеваниями необходимо начать активную легочную
физиотерапию, по возможности применяя бронхорасширяющие и отхаркивающие
средства и дыхательную гимнастику с положительным давлением. Если
имеется непроходимость привратника в любой степени, то с помощью
соответствующей терапии замещения необходимо вернуть к норме баланс
электролитов, куда входит калий и хлорид натрия; уровни азота мочевины
крови; рН крови; и рСО_42_0, или способность соединять двуокись угрерода.
Могут быть показаны многократные промывания желудка, включая непрерывное
отсасывание желудка в течение нескольких дней, пока не будет достигнут
удовлетворительный баланс. Перед операцией назначают постоянное
отсасывание желудка посредством трубки Левина и сохраняют ее во время и
после операции, пока после резекции не будет сделана гастростомия. Во
время операции необходимо иметь в наличии цельную кровь в количестве
1000-2000мл. Следует подобрать предоперационные антибиотики и определить
уровни гастри-нов.
АНЕСТЕЗИЯ. Следует применять общую анестезию с
эндотрахеальной интубацией. Используя мышечные релаксанты, можно
получить отличную мышечную релаксацию без глубокой общей анестезии.
Отличную релаксацию обеспечивает спинно-мозговая анестезия, постоянная
или введенная методом одной инъекции, однако во избежание тошноты во
время висцеральной манипуляции ее можно дополнить внутривенным
успокаивающим средством.
ПОЛОЖЕНИЕ. Как правило, пациента кладут на спину на
плоский стол, ноги чуть ниже головы. Если желудок расположен высоко, то
предпочтительно более вертикальное положение.
ОПЕРАЦИОННАЯ ПОДГОТОВКА. Кожу подготавливают, как
обычно.
РАЗРЕЗ И ОБНАЖЕНИЕ. Можно использовать разрез по
средней линии, который идет от мечевидного отростка к пупку.
Дополнительное обнажение можно получить иссечением мечевидного отростка.
Чтобы контролировать кровотечение, на конец брюшины накладывают
хирургический воск. Активное артериальное кровотечение с обеих сторон
мечевидного отростка лигируют пронизывающим швом из шелка 00. Дальнейшее
обнажение можно получить, разделив грудину грудинным ножом. По желанию
можно сделать парамедианный разрез слева от средней линии. Левый
парамедианный разрез предпочтительнее правого, поскольку самой трудной
частью операции может оказаться гастрое-юнальный анастомоз после высокой
резекции. Любой из этих разрезов даст достаточное обнажение без большой
ретракции,но видимость будет лучше, если против печени вниз по
направлению к желудочно-печеноч-ной связке поставить ранорасширитель с
кремальерой или довольно глубокий ретрактор с широким захватом.
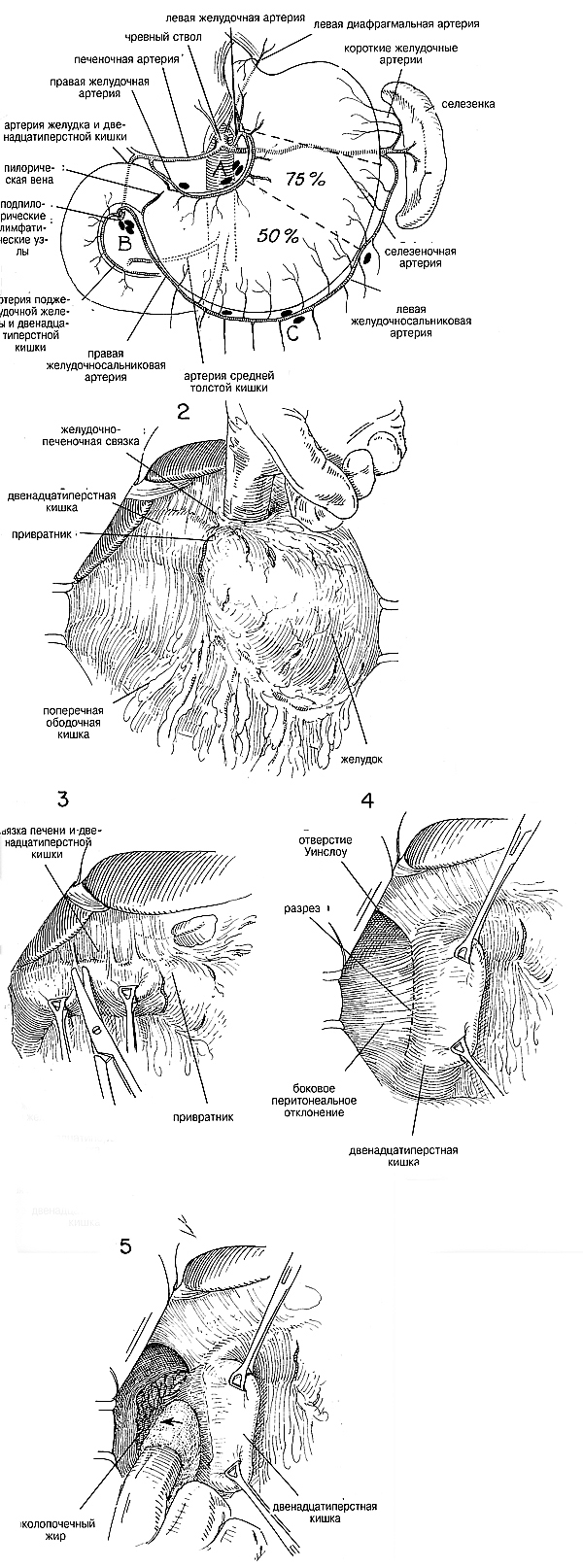
ХОД ОПЕРАЦИИ. Хирург должен сосредоточить свое
внимание на артериальном кровоснабжении (Рис.1) Хотя желудок будет
сохранять жизнеспособность, несмотря на активное вмешательство в его
кровоснабжение, у двенадцатиперстной кишки нет такого обильного
анастомо-тического кровоснабжения, и с ней нужно действовать весьма
осторожно во избежание послеоперационного некроза в культе
двенадцатиперстной кишки. Кровоснабжение малой кривизны желудка можно
полностью нарушить, и оставшееся дно будет снабжаться малыми сосудами в
желудочно-селезеночной связке в области дна желудка. Кроме того,
желательно мобилизовать желудок в грудную клетку, его жизнеспособность
можно сохранить, если оставить нетронутой только правую желудочную
артерию. Однако в таких случаях следует разделить связку желудка и
толстой кишки на некотором расстоянии от большой кривизны, чтобы не
нарушать правых и левых сосудов желудка и большого сальника.
Кровоснабжение можно также использовать в качестве ориентиров для
определения масштабов резекции желудка. Когда линия разделения проходит
от области третьей большой вены на малой кривизне вниз от пищевода до
той точки на большой кривизне, где левые сосуды желудка и большого
сальника ближе всего подходят к стенке желудка, то при этом удаляется
50% желудка. Когда линия резекции захватывает большую часть малой
кривизны с внежелудочным лигированием левых желудочных сосудов и левых
сосудов желудка и большого сальника, то можно считать, что такая
резекция составляет 75%.
Хирург должен также ознакомиться с основным лимфатическими путями
желудка, определяя наличие или отсутствие метастазов, если подозревается
злокачественная опухоль. При таких обстоятельствах рекомендуется делать
разделение как можно дальше от той и другой кривизны, чтобы сохранить
все причастные к патологическому процессу лимфатические узлы с пробами.
У метастазов наблюдается тенденция поражать отдаленные узлы малой
кривизны, или лимфатические узлы ниже привратника, а также узлы большого
сальника. При злокачественном заболевании шансы на долгую жизнь
значительно увеличиваются, если при планировании масштабов необходимого
удаления учитывается лимфатический дренаж.(Рис 1) При наличии
злокачественной опухоли желательно удалить большой сальник, малую
кривизну до пищевода, около 2,5 см двенадцатиперстной кишки (включая
подпилорические лимфатические узлы) и большую кривизну до селезенки и
иногда включая ее.
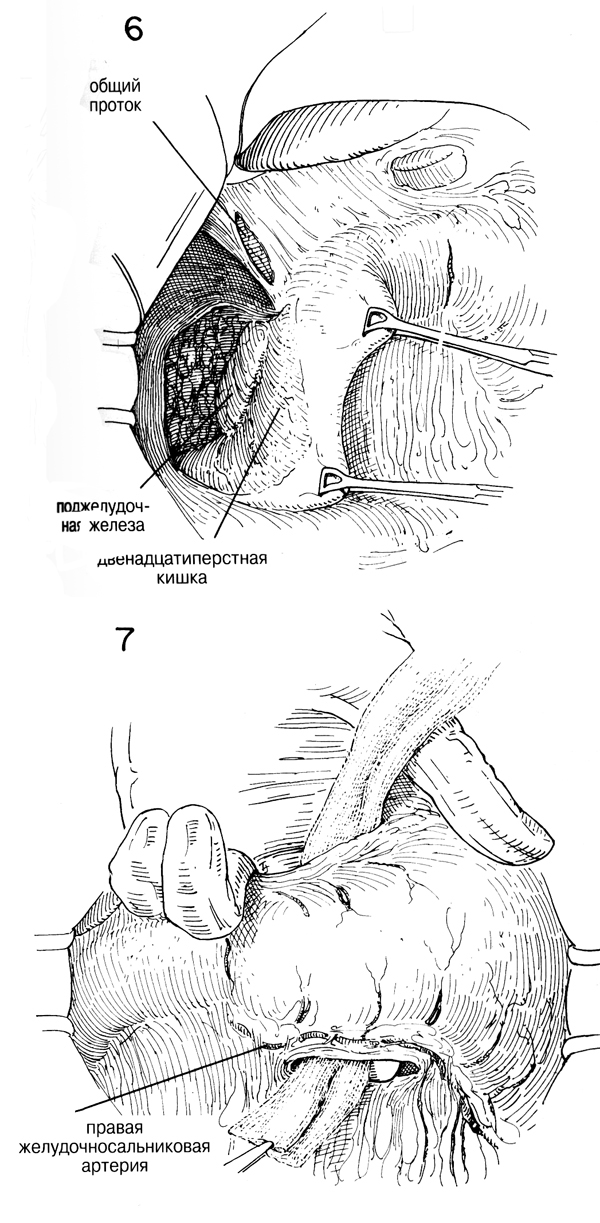
Если операцию делают из-за наличия опухоли, то немедленно после
обнажения необходимо отметить степень поражения узлов, а также возможные
метастазы в печени и тазу. Необходимо определить также, имело ли место
непосредственное распространение опухоли и ее фиксация к соседним
структурам, например поджелудочной железе, печени или селезенке. В том,
что касается размеров и фиксации опухоли, то дополнительную информацию
можно получить, исследуя полость малого сальника через отверстие,
проделанное в относительно лишенной сосудов желудочно-печеночной связке.
(Рис.2). Нужно искать доказательства фиксации задней желудочной стенки с
поджелудочной железой или пораженности тканей вокруг средних сосудов
толстой кишки. Однако при отсутствии видимых или поддающихся пальпации
метастазов можно иссечь желудок в целом вместе с селезенкой и частями
левой доли печени или хвостом и телом поджелудочной железы, если они
поражены непосредственным распространением опухоли. Если имеется
обширное метастатическое поражение, и следует ожидать непроходимости
пилоруса, то вероятно целесообразнее избежать радикальной операции и
выполнить простую процедуру передней или задней гастрое-юностомии.
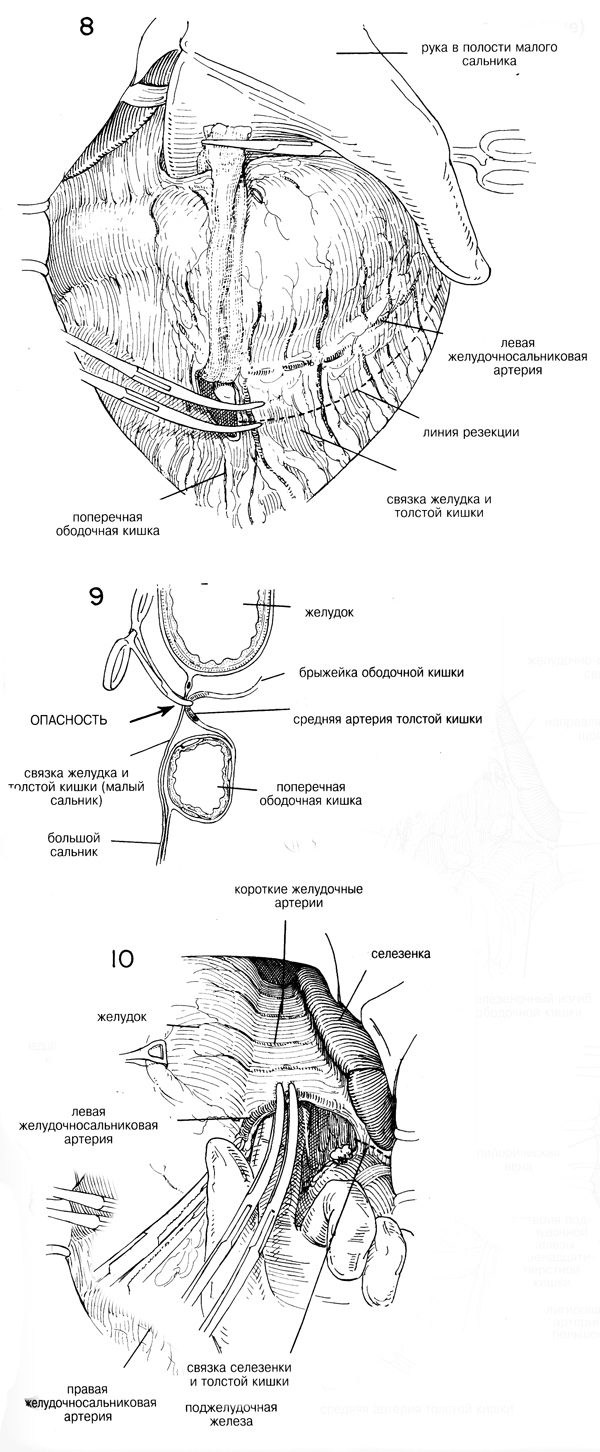
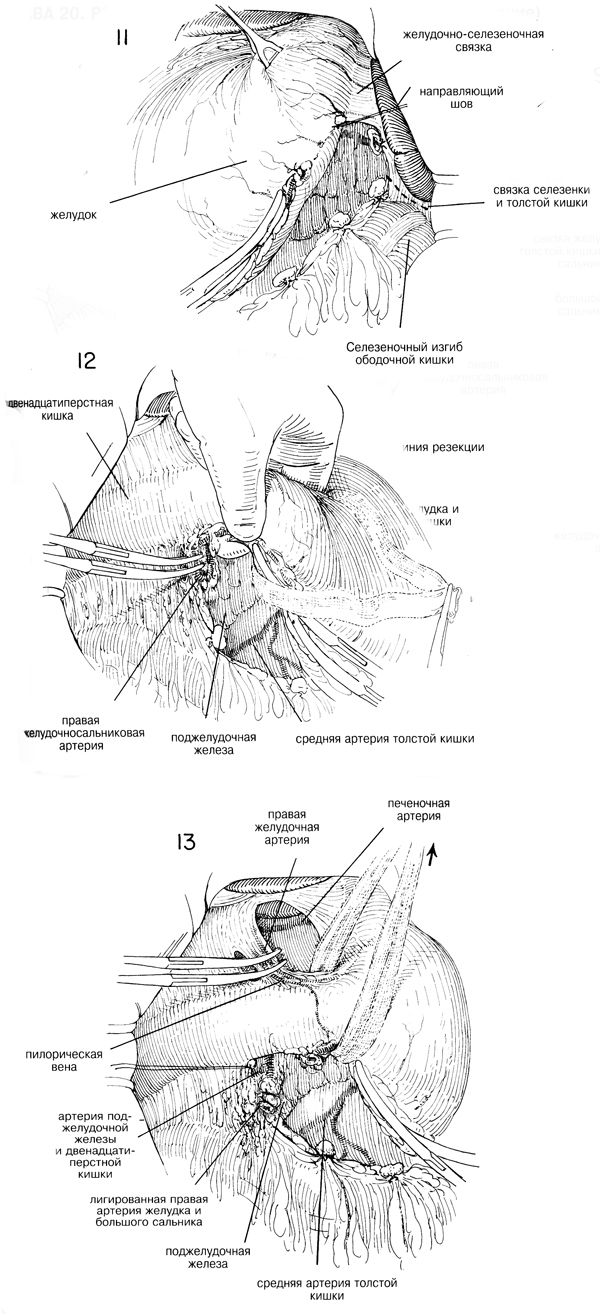
Если экспертиза показала, что может быть применена почти полная
резекция желудка, то предварительная мобилизация двенадцатиперстной
кишки методом Кохера может упростить некоторые из последующих действий,
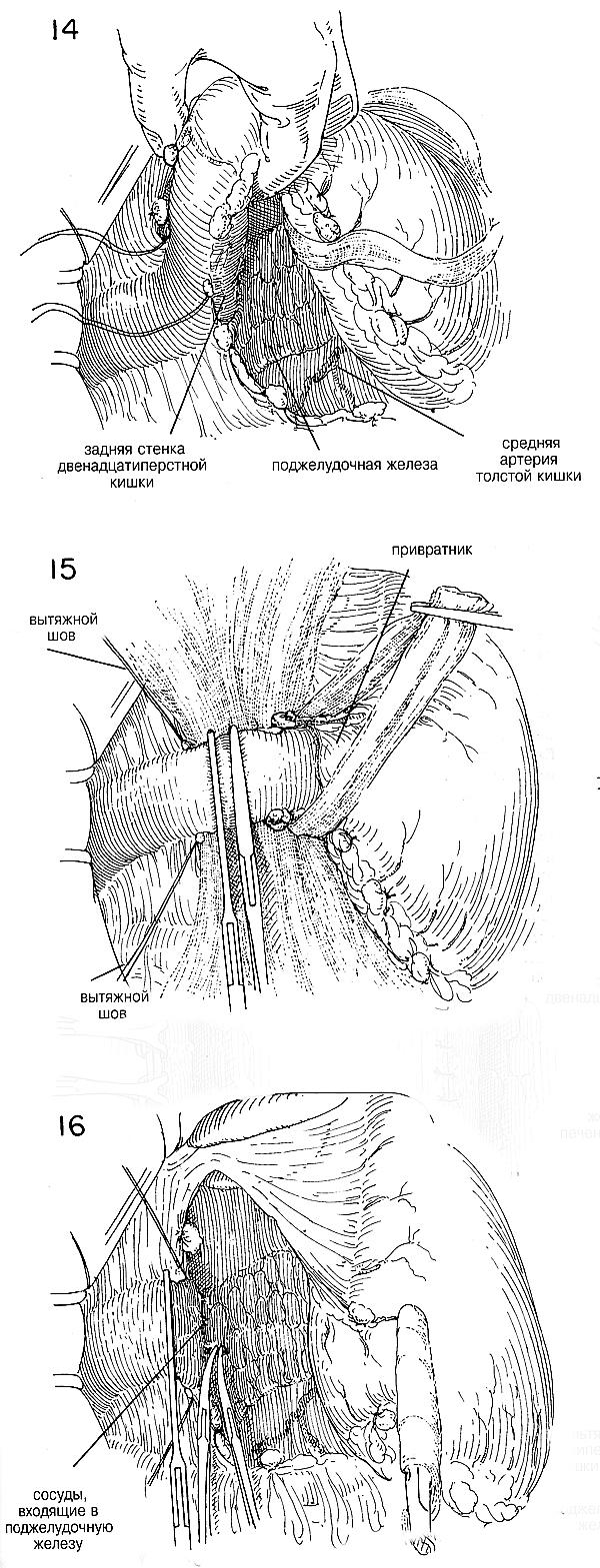
необходимых для этой операции. (Рис. 3,4 и 5). Двенадцатиперстную кишку
захватывают щипцами Бабкока в области пилоруса и тянут книзу (Рис.3)
Необходимо отрезать все лишенные сосудов связующие тяжи, которые
фиксируют двенадцатиперстную кишку в области печеночно-дуоденальной
связки. Обнажают общий проток, чтобы его можно было время от времени
легко идентифицировать, пока разделяют двенадцатиперстную кишку и
выворачивают культю. (Рис.6) После мобилизации двенадцатиперстной кишки
и области привратника посредством освобождения всех связок, лишенных
сосудов, указательный палец правой руки продевают через лишенную сосудов
часть желудочно-печеночной связки выше пилоруса, чтобы упростить
введение дренажной трубки Пенроза или марлевой ленты, которую пропускают
через лишенное сосудов пространство вдоль большой кривизны и используют
для вытяжения. (Рис. 7). |
| |
|
|
|
|
Связку желудка и толстой кишки разделяют около сосудов большого
сальника вдоль большой кривизны, если нет доказательства злокачественной
опухоли. Желудок оттягивают вверх, и хирург вводит свою левую руку за
желудок во избежание повреждения средних сосудов толстой кишки в то
время, когда разделяют связку желудка и толстой кишки, поскольку эти
сосуды могут располагаться очень близко (Рис.9). Кроме того, разведя
пальцы в стороны под связкой жлудка и толстой кишки, легче
идентифицировать отдельные сосуды с тем, чтобы можно было их точнее
зажать и разделить между парами небольших закругленных зажимов (Рис.8).
Рассечение выполняют вокруг области желудочно-селезеночной связки, и
можно также удалить часть этой структуры в зависимости от масштабов
предстоящей резекции желудка. Обычно требуется пожертвовать левой
артерией желудка и большого сальника и одной или двумя короткими
желудочными артериями в желудочно-селезеночной связке. Питание
оставшегося дна желудка зависит от оставшихся коротких желудочных
артерий. (Рис.10), когда левую желудочную артерию перевязывают у ее
основания. Когда запланирована резекция половины желудка, большую
кривизну разделяют в том месте, где левая артерия желудка и большого
сальника ближе всего подходит к стенке желудка. На малой кривизне в
качестве ориентировочной точки разделения при резекции половины желудка
используется третья большая вена на передней стенке желудка.
У тучных пациентов желудочно-селезеночная связка может быть сильно
утолщенной, и идентификация сосудов для дотирования более трудной, чем в
других местах. Однако, если удален большой сальник, как в главе 23, то
меньшему количеству сосудов требуется лигирование, а не многократное
зажимание и перевязывание кровяных сосудов в связке желудка и толстой
кишки около большой кривизны. Разделение обычных мест соединения
сальника с передней брюшной стенкой около селезеночного изгиба толстой
кишки дополнительно мобилизует большую кривизну желудка. Лишнее
натяжение желудка или большого сальника может привести к опасному
кровотечению со стороны селезенки, особенно если порваны небольшие
полоски ткани, идущие к переднему краю, а также часть селезеночной
капсулы. При таких обстоятельствах может быть безопаснее удалить
селезенку, чем зависеть от кровоостанавливающего тампона при
контролировании опасного и стойкого кровотечения. Однако для того, чтобы
сохранить селезенку, особенно у молодых пациентов, необходимо принять
все меры для восстановления порванной капсулы с помощью коагулянта или с
помощью швов, куда может входить перевязанный сальник, Большую кривизну
можно дополнительно мобилизовать в поле операции, если разделить
относительно лишенную сосудов связку селезенки и толстой кишки (Рис.10).
Селезенку действительно можно весьма экстенсивно мобилизовать
посредством разделения селезеночно-почечной связки в боковом
направлении, чтобы она наряду с дном желудка могла находиться в поле
операции. Эта процедура обеспечивает более легкое обнажение для
гароеюнального анастомоза после очень высокой резекции желудка. Все
кровоточащие точки в селезеночном ложе необходимо тщательно лигировать.
|
| |
|
|
В этот момент желательно подготовить большую кривизну для
последующего анастомоза. Серозальную оболочку следует отделить от жира
приблизительно на ширину указательного пальца. На большую кривизну в
этой области накладывают пронизывающий шелковый шов, который должен
служить в качестве направляющего шва в тот момент, когда будут
окончательно накладывать зажимы для разделения желудка (Глава 22,
Рис.30). Кроме того, такой пронизывающий шелковый шов должен
предотвратить повреждение прилегающих сосудов от дальнейшей манипуляции
с желудком во время его приготовления к анастомозу (Рис.11).
Во время разделения связки желудка и толстой кишки до области
пилоруса желудок продолжают вытягивать вверх. Если в этой области может
существовать злокачественная опухоль, то нужно позаботиться о том, чтобы
оставаться на расстоянии 3—5 см от пилоруса для того, чтобы включить
подпилорические узлы с пробами. В то же время следует избегать больших
слепых захватов кровоостанавливающими зажимами поблизости от нижней
части двенадцатиперстной кишки, так как можно повредить
панкреатикодуоденальную артерию. Нужно помнить, что поскольку у
двенадцатиперстной кишки нет обильного анастомоти-ческого
кровоснабжения, а кровь поступает из концевых артерий, то необходимо
тщательно беречь ее кровоснабжение. Правые сосуды желудка и большого
сальника нужно тщательно изолировать от окружающего жира и надежно
лигировать. (Рис.12)
После того, как кровоснабжение большой кривизны желудка разделено и
перевязано, можно разделить сосуды и связки передней доли первой части
двенадцатиперстной кишки. Освобождение пилоруса и верхней части
двенадцатиперстной кишки может оказаться одним из наиболее трудных
этапов операции, особенно при наличии большой проникающей язвы. Заранее
нельзя сказать, с какой границы двенадцатиперстной кишки следует
начинать — с верхней или нижней. При наличии желудочной злокачественной
опухоли, доходящей до пилоруса, очень важно удалить не менее 3 см
двенадцатиперстной кишки, так как возможна инфильтрация карциномы на
некоторое расстояние внутри стенки самой двенадцатиперстной кишки.
Разделяют самую среднюю часть гепатодуоденальной связки, куда входит
правая желудочная артерия. В этой области лучше делать небольшие захваты
маленькими искривленными кровоостанавливающими зажимами, снова и снова
накладывая зажимы, а не стараться делать массовое лигирование.(Рис 1З)
Прежде, чем накладывать эти зажимы, нужно точно идентифицировать
расположение общего протока и прилегающих сосудов в гепатодуоденальной
связке. Мобилизации двенадцатиперстной кишки способствует разделение и
лигирование содержимого этих зажимов. Четко определяют сосудистые ножки
с дуоденальной стороны анастомоза.
|
| |
|
|
На верхние и нижние границы двенадцатиперстной кишки, поблизости от
ее оставшихся сосудов, накладывают пронизывающие шелковые вытяжные швы.
Эти вытяжные швы помогают при наложении на двенадцатиперстную кишку
узкого давящего раздавливающего зажима для сосудов, а также при
последующем закрытии культи двенадцатиперстной кишки. (Рис.14). После
того, как кровоснабжающие сосуды около привратника будут разделены и
перевязаны, желудок держат поднятым кверху, чтобы освободить все
соединения между первой долей двенадцатиперстной кишки и поджелудочной
железой (Рис.14). В этот момент можно вернуть поперечную ободочную кишку
в брюшную полость и вытянуть из операционного поля. Затем это поле
отгораживают несколькими теплыми влажными тампонами.
Тонкий нераздавливающий зажим сосудистого типа Поттс накладывают на
двенадцатиперстную кишку на подготовленном уровне (Рис.15). На сторону
желудка накладывают зажим Кохера. На обеих границах двенадцатиперстной
кишки, между недавяшим зажимом и вытяжными швами, должно быть не менее 1
см промытой серозальной поверхности. Эта часть подготовленной стенки
двенадцатиперстной кишки нужна для того, чтобы обеспечить надежное
закрытие культи двенадцатиперстной кишки. Если прилегающая лигатура не
оставляет 1 см очищенной серозальной оболочки между ней и краем зажима,
то на соответствующие сосудистые соединения следует наложить маленькие
искривленные зажимы, а такие соединения следует разделить и лигировать.
Двенадцатиперстную кишку разделяют ножом. Зажим, поставленный со стороны
желудка, покрывают куском марли, и оттягивают желудок в сторону. Затем
культю двенадцатиперстной кишки оттягивают латерально, чтобы определить,
достаточно ли серозальной оболочки задней стенки было очищено, чтобы
можно было надежно закрыть культю двенадцатиперстной кишки. Следует
освободить от поджелудочной железы не менее 1 см дистальной зажиму
двенадцатиперстной кишки для того, чтобы последующие швы в серозальной
оболочке можно было накладывать при полной видимости. Зажимать по
отдельности и затем лигировать каждое маленькое сосудистое соединение
необходимо так, чтобы не повредить гастродуоденальную артерию (Рис.16).
Из-за потенциальной опасности панкреатита следует решительно избегать
наложения в этой области глубоких швов с целью контроля кровотечения.
|
| |
|
|
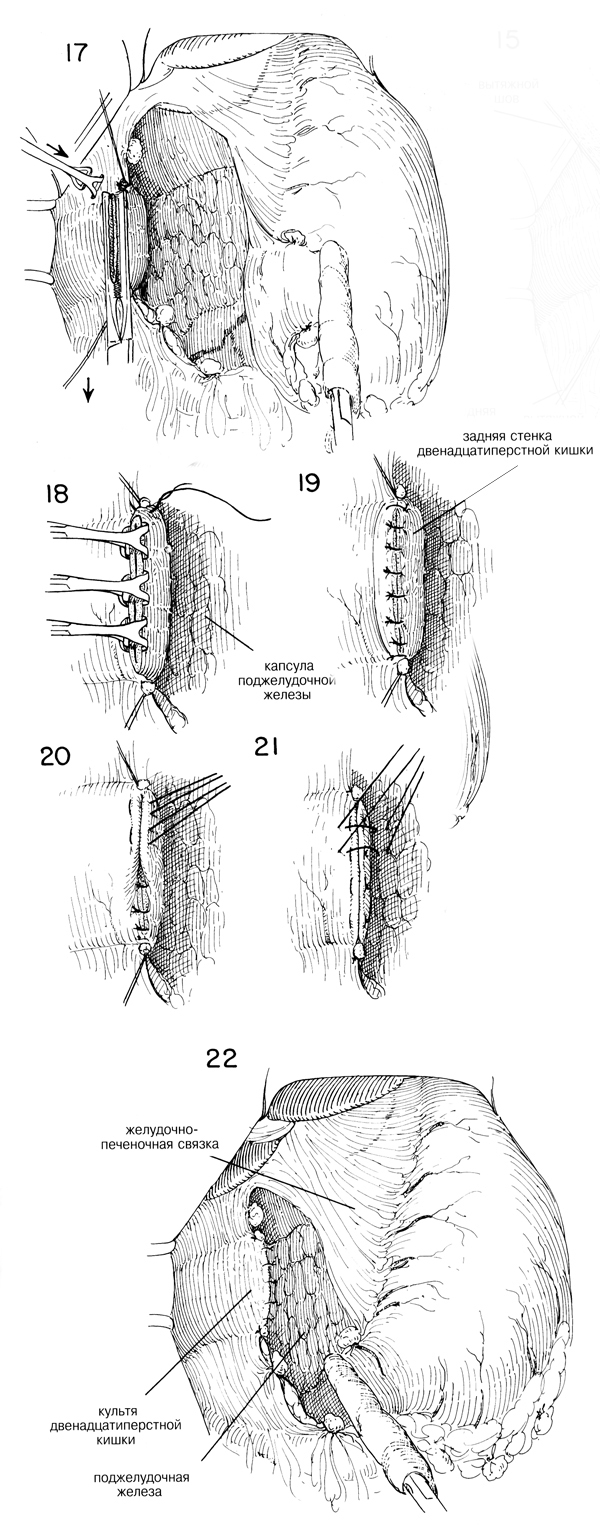
Существует много способов закрытия культи двенадцатиперстной кишки.
Однако не следует забывать, что необходимо очень прочное закрытие,
поскольку в желудочной хирургии нередки фатальные осложнения, когда
культя двенадцатиперстной кишки лопается из-за того, что не была очищена
достаточная часть двенадцатиперстной кишки, особенно вдоль верхней
границы. Во многих случаях для того, чтобы обеспечить закрытие культи в
этой области, необходимо исправить тенденцию к связанной с язвой
деформации в виде «клеверного листка», когда образуется подобное
дивертикулу выпячивание за верхним краем. Если не освободить и не иссечь
эту деформацию, то будет очень трудно вывернуть слой слизистой. Верхний
край, а также нижний край двенадцатиперстной кишки, прилегающей к
зажиму, можно захватить щипцами Бабкока прежде, чем снять недавящий
зажим. (Рис.17). Когда нераздавливающий зажим будет снят, кровоточащий
край культи двенадцатиперстной кишки захватывают двумя-тремя щипцами
Бабкока или Аллиса (Рис.18). Затем двенадцатиперстную кишку закрывают
узловыми швами из шелка 0000 или непрерывным швом из тонкого кетгута
(Рис. 18 и 19). Затем следует вывернуть линию швов на слизистой оболочке
путем наложения ряда узловых матрацных швов из шелка 00, которые должны
тянуть переднюю стенку вниз к поджелудочной железе (Рис.20) Необходимо
иметь очищенную серозальную поверхность на верхнем и нижнем краях, когда
этот слой узловых серозальных швов будет в итоге вывернут.
В качестве окончательной меры безопасности для укрепления закрытия
можно наложить узловые швы в передней стенке двенадцатиперстной кишки и,
поверхностно, в капсуле поджелудочной железы (Рис. 21 и 22). Пока
закрывают культю двенадцатиперстной кишки, нужно время от времени
осматривать общий проток и определять его состояние, чтобы не произошло
его случайного перегиба, травмы или обструкции в результате
вьшорачивания культи двенадцатиперстной кишки. Нужно сжать желчный
пузырь, если он есть, чтобы убедиться, что проходимость общего протока
не нарушена. |
| |
|
|
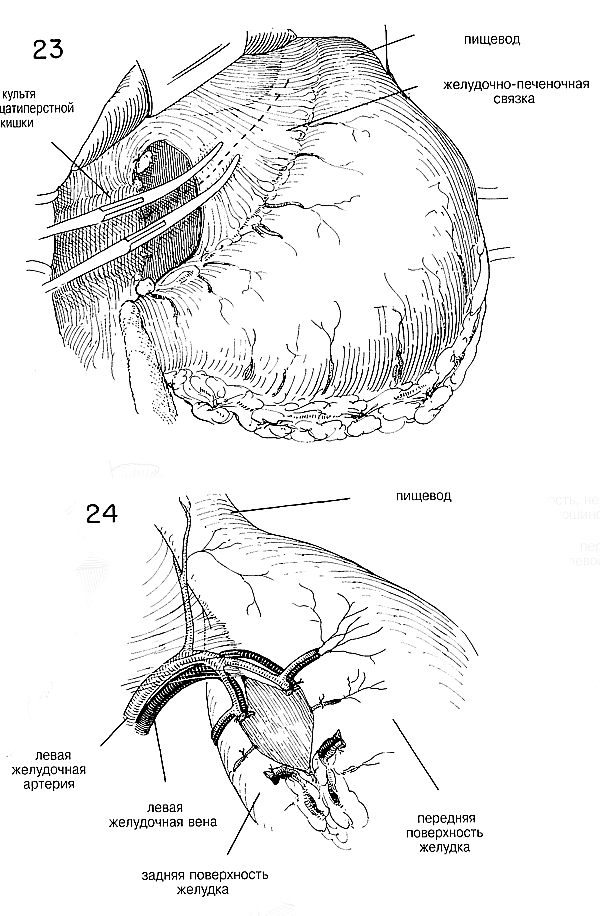
Одним из важных этапов резекции желудка является подготовка малой
кривизны. Зачастую желудочно-пече-ночная связка бывает довольно тонкой и
лишенной сосудов на некотором расстоянии от малой кривизны. Ее разделяют
между парами маленьких изогнутых пинцетов (Рис. 23) При наличии
злокачественной опухоли желудочно-печеночную связку следует разделить
как можно ближе к печени и довести разделение почти до пищевода, чтобы
удалить все пораженные узлы вдоль малой кривизны. Перед разделением
необходимо зажать верхнюю часть желудочно-печеночной связки, поскольку
она содержит крупную артерию, которой требуется лигирование. Разделение
желудочно-печеночной связки не включает в себя разделения левой
желудочной артерии, которая идет вверх от чревного ствола
непосредственно к желудку (Рис. 24 и 25) Будет ли лигирована желудочная
артерия или нет — зависит от того, насколько расширенная резекция
показана. Под радикальной резекцией желудко обычно понимают такую
резекцию, когда левую желудочную артерию лигируют, а желудок разделяют
на этом уровне или выше. Попытки осуществить массовое лигирование жира и
кровяных сосудов вдоль малой кривизны опасны, особенно у тучных, и не
гарантируют того, что малая кривизна будет правильно подготовлена для
закрытия или анастомоза. Левые желудочные сосуды разделяются, достигая
желудка, и от них попарно отходят ветви на обе стороны кривизны, чтобы
войти в стенку желудка. (Рис.24) Нужно постараться провести
прямоугольный зажим под отдельным сосудом прежде, чем разделить и
лигировать его (Рис. 25) Следует лигировать главные сосуды на обеих
сторонах кривизны, а также отдельные венозные ветви, спускающиеся по
стенке желудка (Рис. 26 и 27) У худых пациентов можно без труда провести
массовое лигирование, пропуская маленький изогнутый зажим спереди назад.
Нужно при этом быть осторожным, чтобы не задеть кровяных сосудов,
спускающихся по передней и задней поверхностям желудка. После этого
накладывают пронизывающий шов, А (Рис.27), чтобы сблизить серозальную
оболочку передней стенки желудка с серозальной оболочкой задней стенки
желудка, чтобы когда этот шов свяжут, получилась прочная
перитонеализированная поверхность, необходимая для последующего
наложения в этой области важных швов. Малую кривизну нужно на несколько
сантиметров освободить от прилегающего жира, а более крупные сосуды
нужно зажать и завязать на стенке желудка.Для надежного анастомоза важна
гладкая серозальная поверхность (Рис. 27)
|
| |
|
|
|
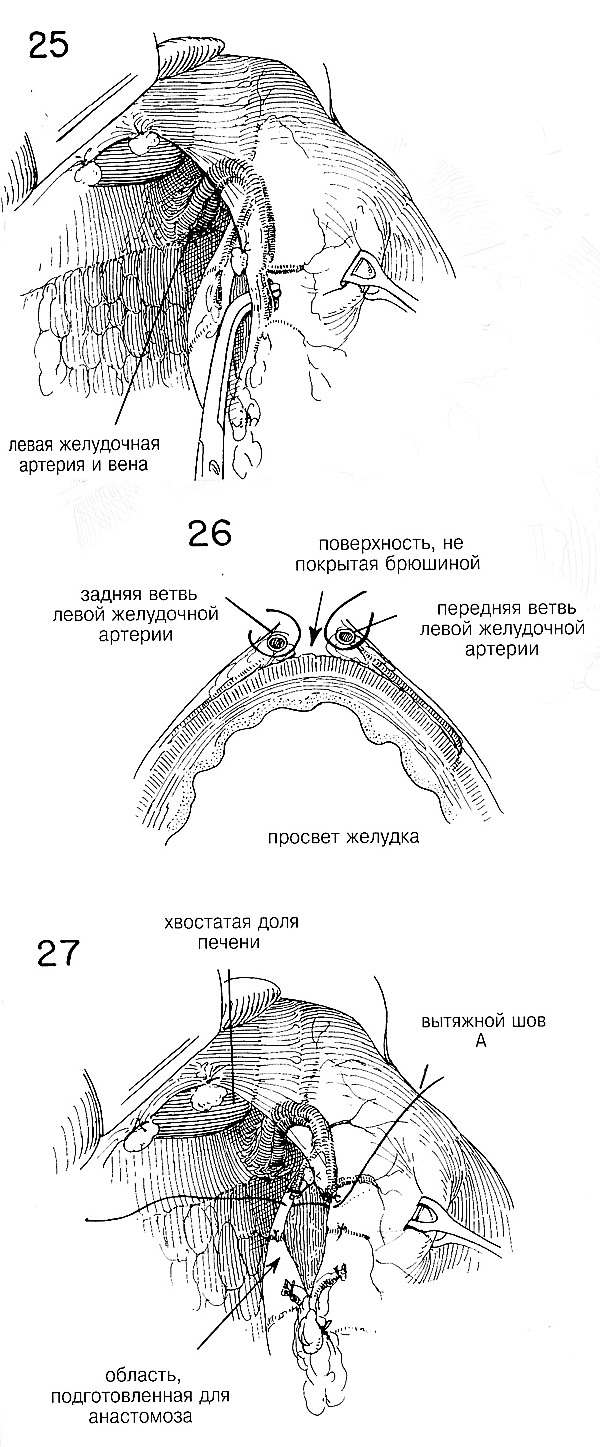
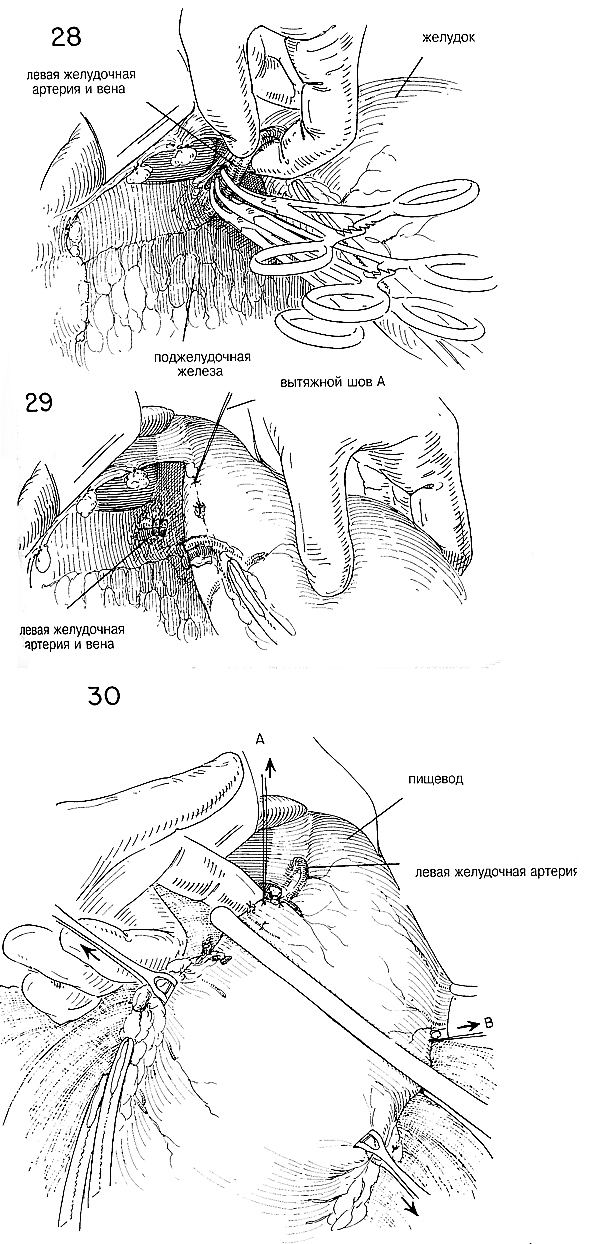
Когда показана очень высокая резекция, особенно при наличии
злокачественной опухоли, рекомендуется разделить левую желудочную
артерию как можно дальше от малой кривизны (Рис. 28). Нужно позаботиться
об изоляции окружающей ткани от дужки, куда входят левые желудочные
сосуды. Поскольку это большие сосуды, их дважды зажимают на
проксимальной стороне и накладывают пронизывающие швы. Часто бывает
гораздо проще лигировать левую желудочную артерию у точки ее начала, чем
пытаться лигировать отдельные ее ветви, по мере того, как они расходятся
вдоль малой кривизны. Когда левая желудочная артерия будет перевязана,
важно подготовить малую кривизну для анастомоза относительно близко к
стыку желудка и пищевода (Рис. 29). Можно мобилизовать малый желудочек в
операционное поле с помощью разделения блуждающих нервов и рассечения
перитонеальных соединений, идущих к дну желудка, а также к
селезеночно-почечной связке. Достаточное кровоснабжение в оставшуюся
часть желудка будет осуществляться через короткие желудочные сосуды.
Такая мобизизация облегчает анастомоз, когда трудно получить обнажение
иным образом.
Независимо от применяемого метода, важно правильно очистить примерно
на ширину указательного пальца серозальную оболочку, смежную с вытяжными
швами А и В на той и другой кривизне (Рис. 30). Обычно требуется
наложить один или более дополнительных швов, чтобы хорошо сблизить
серозальные поверхности вдоль малой кривизны. Теперь желудок готов к
применению сшивающего аппарата перед тем, как разделять желудок. Важно
укрепить малую и большую кривизну желудка посредством пинцетов Аллиса
или Бабкока, чтобы стенка желудка не перекашивалась, когда будут
наложены раздавливающие или сшивающие зажимы через область заранее
подготовленных обеих кривизн. (Рис. 30).
|
| |
|
|
Удаление большого сальника
ХОД ОПЕРАЦИИ. В случаях злокачественной опухоли
желудка рекомендуется удалить большой сальник из-за возможного
имплантирования метастазов в эту структуру. Удалить большой сальник не
трудно, на это обычно требуется меньше технических усилий, чем на
разделение смежной с большой кривизной связки желудка и толстой кишки.
Поэтому некоторые предпочитают постоянно использовать эту операцию,
независимо от показания к почти полной резекции желудка. Поперечныю
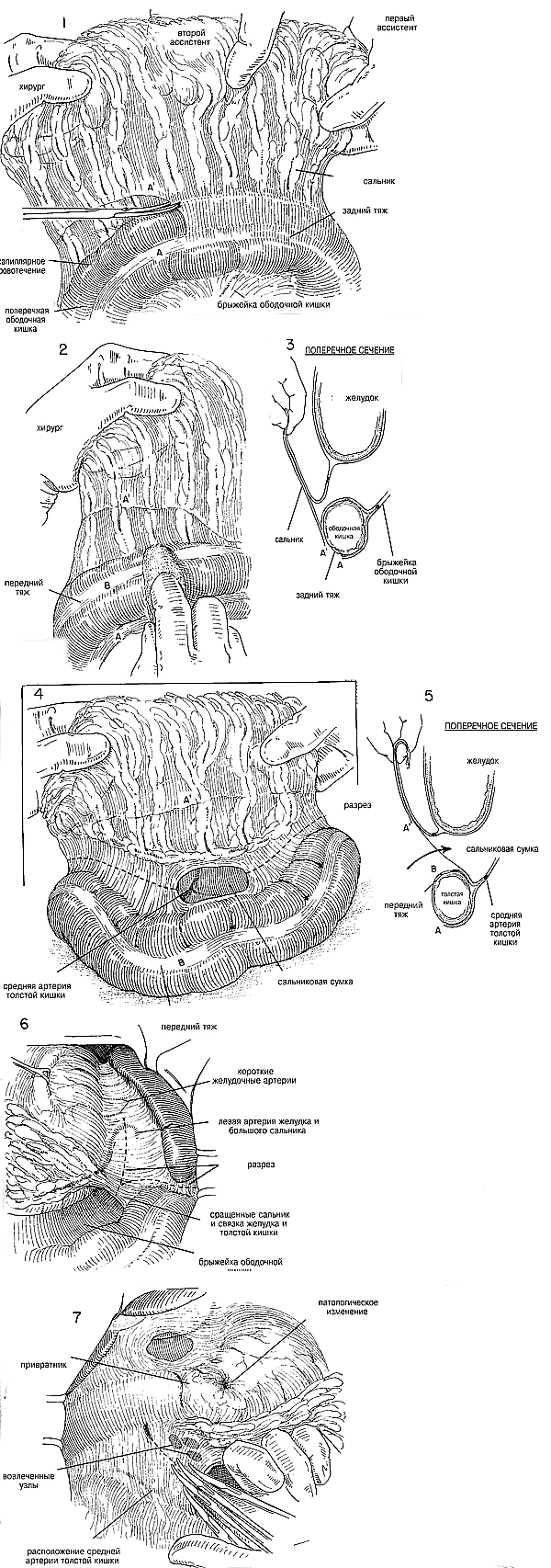
толстую кишку выводят из раны, а хирург с ассистентами поднимают сальник
круто вверх и держат его (Рис.1) Используя ножницы Метцен-баума,
начинают иссечение с правой стороны, прилегающей к заднему тяжу толстой
кишки. Во многих случаях перитонеальное соединение бывает легче
разделить скальпелем, чем ножницами. Можно видеть тонкий и относительно
лишенный сосудов перитонеальный слой, который можно быстро разрезать
(Рис. 1,2 и 3) Большой сальник продолжают вытягивать вверх, при этом с
помощью тупого отделения марлей толстую кишку сдвигают вниз, освобождая
ее от сальника (Рис.2) По ходу этой процедуры нескольким маленьким
кровеносным сосудам в области переднего тяжа толстой кишки может
потребоваться разделение и лигирование. В итоге можно будет увидеть
тонкий лишенный сосудов перитонеальный слой над толстой кишкой. Его
рассекают, получая непосредственный вход в сальниковую сумку (Рис.4 и
5). В случае тучных пациентов в качестве предварительного этапа бывает
легче разделить соединения сальника с боковой стенкой желудка под
селезенкой.
Если четко виден верхний край селезеночного изгиба, то связку
селезенки и толстой кишки разделяют и в сальниковую сумку входят с левой
стороны, а не поверх поперечной толстой кишки, как показано на Рис.6.
Хирург должен постоянно следить за тем, чтобы не травмировать
селезеночную капсулу или средние сосуды толстой кишки, поскольку
брыжейка поперечной толстой кишки может тесно прилегать к связке желудка
и толстой кишки, особенно справа. По мере того, как разделение
продвигается влево, разделяют сальник желудка и толстой кишки, а большую
кривизну желудка отделяют от ее кровоснабжения до желаемого уровня
(Рис.6) В некоторых случаях может быть легче лигировать селезеночную
артерию и вену вдоль верхней поверхности поджелудочной железы и удалить
печенку, особенно если в этом районе есть злокачественная опухоль.
Следует помнить, что если левая желудочная артерия лигирована
проксимально к ее раздвоению, а селезенка удалена, то кровоснабжение
желудка становится настолько рискованным, что хирург вынужден пойти на
полную резекцию желудка. При наличии злокачественной опухоли большой
сальник поверх головки поджелудочной железы удаляют, так же как и
подпилорические лимфатические узлы (Рис.7). Приближаясь к стенке
двенадцатиперстной кишки, следует использовать маленькие изогнутые
зажимы, а средние сосуды толстой кишки, которые могут прилегать в этом
месте к связке желудка и толстой кишки, следует внимательно осмотреть и
обойти, прежде чем накладывать зажимы. В случае невнимательности может
возникнуть тяжелое кровотечение, и окажется в опасности кровоснабжение
толстой кишки. |
| |
|










