|
ПОКАЗАНИЯ. Нарушение глотания, связанное с
увеличением пищевода вследствие кардиоспазма (ахалазии) можно исправить
расширенной экстра-мукозальной миотомией соединения пищевода и желудка.
Сначала можно провести пробную дилатацию гидростатическими дилататора-ми,
при условии, что у пациента нет растянутого пищевода сигмовидной
конфигурации. Диагноз ахалазии должен быть подтвержден
рентгенографическим исследованием, а также эзофагоскопией.
Рентгенография применяется при различении ахалазии от органического
повреждения вследствие ахалазии. Сопутствующие доброкачественные и
злокачественные патологические повреждения пищевода необходимо выявить
соответствующими исследованиями, включая манометрические исследования и
анализы рН.
Необходимо провести рентгенографию всего желудочно-кишечного тракта,
обращая особое внимание на данные, говорящие о повышенной желудочной
секреции и деформации двенадцатиперстной кишки вследствие язвы. При
наличии эзофагита показаны анализы ночной желудочной секреции, чтобы
собрать данные для возможного контроля повышенной секреции с помощью
ваготомии в сочетании с пилоропласти-кой.
ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА. Хотя некоторые пациенты
находятся в относительно хорошем состоянии упитанности, другим перед
операцией требуется период питания с высоким содержанием белка и калорий
и низким содержанием грубых волокон или внутривенное усиленное питание.
В дополнение к недостаточному пероральному приему пищи можно
использовать питание через носожелудочную трубку. Объем крови
восстанавливают введением цельной крови и дополнительно дают жидкие
витамины, включая аскорбиновую кислоту. За день до операции в нижний
пищевод вводят резиновую трубку большого диаметра, способствующую
промыванию пищевода. После тщательного промывания эту трубку заменяют
пластиковой носо-желудоч-ной трубкой меньшего диаметра, помещенной выше
сужения. Через каждые четыре-шесть часов вводят по несколько унций
неабсорбируе-мого раствора антибиотиков. На ночь перед операцией ставят
на трубку отсасывание, чтобы полностью опорожнить расширенный пищевод, и
оставляют его на все время операции. Поскольку у таких пациентов нередко
случается рецидивирующая аспирация в лежачем положении, перед операцией
необходимо полностью проверить состояние легких. Может возникнуть
необходимость во взятии культуры мокроты и общих антибиотиках.
АНЕСТЕЗИЯ. Предпочтительна общая эндотрахеальная
анестезия.
ПОЛОЖЕНИЕ. Пациента кладут плоско на стол, с ногами
слегка ниже головы.
ОПЕРАЦИОННАЯ ПОДГОТОВКА. Предоперационные
желудочно-кишечные анализы должны включать эзофагоскопию, ночной
желудочный анализ и гастродуоденальный бариевый анализ. Если
подозревается эзофагит на основе глотания бария или эзофагоскопии, если
предоперационная желудочная секреция показывает высокую кислотность и
объем, или если имеется случайное язвенное заболевание, пациент и хирург
должны быть готовы к ваготомии, пилоропластике и гастростомии. Кожу
готовят от сосков до области гораздо ниже пупка. Могут использоваться
липкие пластиковые покрытия.
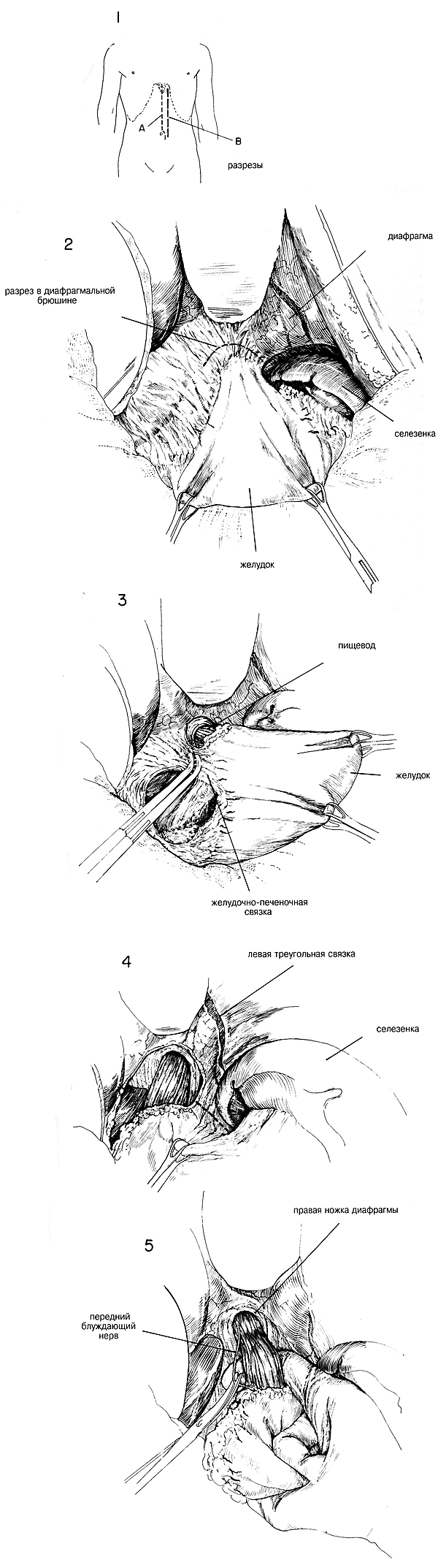
РАЗРЕЗ И ОБНАЖЕНИЕ. Может использоваться разрез
разных типов в зависимости от строения тела пациента. Если используется
разрез по средней линии, то можно иссечь мечевидный отросток, чтобы
улучшить обнажение. Хорошее обнажение дает длинный левый парамедианный
разрез, рассекающий левую грудиннореберную область и уходящий ниже пупка
слева от него. (Рис. 1) Экстрамукозальная миотомия пищеводо-желудочного
соединения с помощью абдоминального подхода позволяет осуществить
абдоминальную экстирпацию сопутствующих патологических повреждений и
способствует выполнению операций дренирования, таких как пилороплас-тика
или гастроэнтеростомия с ваготомией или без нее (Глава 15).
ХОД ОПЕРАЦИИ. После общего обследования брюшной
полости с особым вниманием к области стенки двенадцатиперстной кишки на
предмет язвенной деформации или шрамов, обнажают нижний конец пищевода с
помощью мобилизации левой доли печени. Треугольную связку, идущую к
левой доле, разделяют, левую долю оттягивают вверх и держат медиально с
помощью марлевых прокладок, на которые кладут большой ретрактор в форме
S. (Рис. 2). Все небольшие связки между желудком и свободным краем
селезенки следует разделить, иначе порвется капсула селезенки и
потребуется удаление селезенки. Можно положить небольшой тампон поверх
селезенки, чтобы осуществлять вытягивание вниз, а можно тампон и не
класть. Если обнажение кажется недостаточным, можно иссечь мечевидный
отросток и разделить нижний конец грудины. Брюшину над пищеводом
разделяют в то время, как верхний конец желудка вытягивают книзу щипцами
Бабкока (Рис. 2). Разделяют лишенную сосудов желудочно-печеночную
связку, а толстую верхнюю часть желудочно-печеночной связки, содержащую
ветвь нижней диафрагмальной артерии, зажимают (Рис. 3). Это увеличивает
мобилизацию соединения пищевода и желудка и улучшает обнажение, особенно
спереди. Пищевод можно мобилизовать дополнительно, разделив брюшину и
соединения вдоль верхней части дна желудка (Рис. 4). В этой области есть
сосуды, которым может потребоваться лигирование. Затем хирург пропускает
указательный палец вокруг пищевода и далее освобождает нижний конец
пищевода от прилегающих структур (Рис. 5). Обычно становится видна
стянутая область пищевода. Сначала может показаться, что нижний конец
пищевода будет недостаточно мобилизован, и поэтому может потребоваться
дополнительное разделение с помощью пальца по направлению вверх вокруг
нижней части расширенного пищевода. Если есть данные об эзофагите или
повышенной желудочной секреции, и в особенности если в анамнезе болезни
была язва двенадцатиперстной кишки или имеются шрамы на стенке
двенадцатиперстной кишки, то следует разделить оба блуждающих нерва.
Разделение обоих блуждающих нервов сильно увеличивает мобильность
нижнего конца пищевода и заставляет хирурга прибегнуть к операции
дренирования желудка, такой как пилоропластика (Рис. 5). |
|
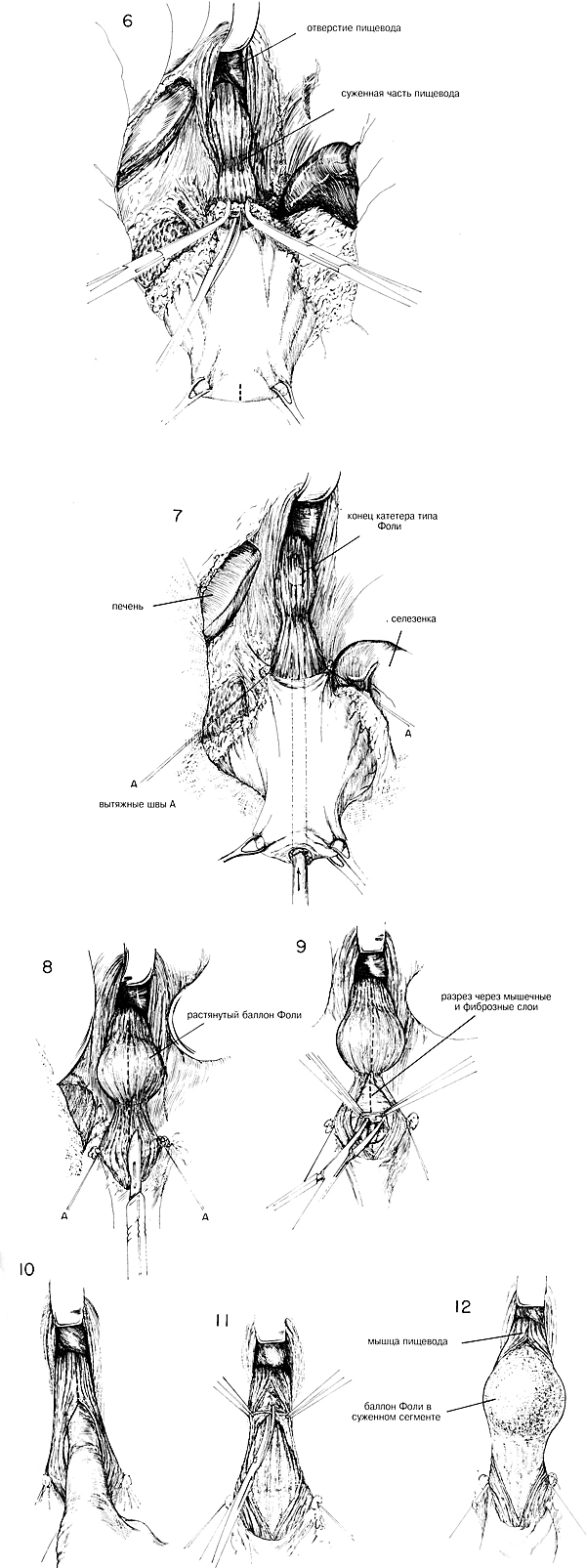
После разделения блуждающих нервов и выведения дополнительной длины
пищевода в брюшную полость очищают ткани около передней поверхности
соединения пищевода с желудком перед тем, как в качестве одного из
этапов операции делать разрез через мышечные слои.(Рис.6). Чтобы
очистить эту область от всех кровеносных сосудов и жировой ткани, можно
использовать прямоугольные зажимы, а их содержимое лигировать шелком 00.
Во время этой процедуры анестезист неоднократно проводит отсасывание
желудочной трубки, которая осталась на своем месте, чтобы свести к
минимуму контаминацию, если в расширенном пищеводе возникнет отверстие.
Для разделения мышечных слоев пищевода рекомендуются самые разные
методики. Желательно разрезать мышцы значительно выше точки видимого
сокращения и продлевать разрез далеко вниз через стенку желудка. Для
этого нужно разделить мышцы не менее, чем на 8 см.
Очень полезным оказался эластичный баллон, который помогает разрезать
мышцы и одновременно обеспечивает полное разделение всех волокон и
создание соответствующего просвета.(Рис.7) На передней стенке желудка
между двумя щипцами Бабкока делают небольшой разрез и вверх по пищеводу
пропускают маленький ненаполненный катетер Фоли. Его зате наполняют 5
или 10 мл стерильного физиологического раствора, в зависимости от
размера пищевода и степени его сокращения (Рис.8) На соединении пищевода
с желудком делают разрез через мышцы спереди на средней линии (Рис.8).
Чтобы создать плоскость расщепления между нижележащей слизистой
оболочкой желудка и верхними мышечными слоями, используют маленькие
изогнутые зажимы. С большой осторожностью разделяют все стягивающие
волокна, стараясь при этом не делать разрез только через слизистую
оболочку (Рис.9) По мере того, как разрез проходит через точку видимого
сокращения и вверх через расширенную часть нижнего пищевода, из баллона
можно немного выпустить содержимое. Когда пищевод умеренно растянут
баллоном, все сокращающие точки можно определить осторожной пальпацией
истончившейся остающейся слизистой оболочки с помощью указательного
пальца.(Рис.Ю) Разрез увеличивают дальше вверх выше точки сокращения
(Рис.11).
Хирург должен убедиться, что разрез протягивается на 1 см вниз через
переднюю стенку желудка и далеко вверх в расширенную стенку пи- щевода
выше точки сокращения. После этого баллон накачивают физраствором, пока
он не растянет слизистую оболочку до диаметра, значительно превышающего
нормальный (Рис.12). По мере того, как баллон осторожно протягивают в
желудок, его наполненность уменьшают и повторяют эту процедуру несколько
раз. Может потребоваться разделение дополнительным сокращающим волокнам
выше по стенке пищевода, и также ниже к желудку. После
удовлетворительного растяжения и разделения мышечных слоев внимательно
ищут в слизистой оболочке небольшие щели или отверстия и закрывают их
швами из тонкого шелка. Когда будет выполнена ваготомия, делают
пилоропластику или заднюю гастероэнтеростомию в области полости.
Некоторые предпочитают делать пилоропластику независимо от того, сделана
ли ваготомия.
Теперь в качестве временной гастростомии используют отверстие в
передней стенке желудка, через которое вставлялся катетер Фоли. Катетер
Фоли затем направляют вниз к области полости, через стенку желудка с
обеих сторон катетера делают несколько швов и выворачивают стенку
желудка около катетера. Затем катетер вынимают через проколотую рану
слева от разреза, а стенку желудка прикрепляют к стенкам полости, чтобы
загерметизировать эту область, как описано для гастростомии (Глава 9).
ЗАКРЫТИЕ. Рану обычно закрывают узловыми швами.
ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Конец носо-желудочной трубки
можно оставить на месте выше точки операции для обеспечения декомпрессии
расширенного пищевода в течение 48—72 часов. Это может быть необходимым,
а может и не быть, особенно когда была сделана гастростомия.
Поддерживают баланс жидкости и электролита и дают антибиотики, если есть
свидетельство о большой контаминации. Через двое-трое суток пациент
начинает принимать прозрачные жидкости и затем постепенно переходит на
мягкую диету. Более поздние послеоперационные исследования пищевода
барием могут не показать улучшения, соответствующего избавлению пациента
от дисфагии. Иногда могут быть показаны последующие гидростатические
дилатации. |