|
ПОКАЗАНИЯ. Многие предпочитают тифлостомии правую
поперечную колостомию для декомпрессии толстой кишки, заблокированной
из-за левостороннего повреждения. Эта операция полностью отводит
фекальный поток и позволяет эффективно очистить и подготовить
заблокированную толстую кишку, проксимальную к повреждению.
ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА. Поскольку эту операцию
обычно делают, чтобы снять острую обструкцию левой толстой кишки,
предоперационная подготовка ограничивается коррекцией жидкостного и
электролитного дисбаланса, а также дефицита объема крови. Делают плоские
и вертикальные рентгенограммы живота с пометкой на пупке, например в
виде монетки. Когде нет ясности, можно назначить срочную бариевую
клизму, чтобы окончательно определить левостороннюю точку обструкции.
Можно сделать ректороманоскопическое исследование. Пациенту дают
антибиотики.
АНЕСТЕЗИЯ. Обычно во избежание аспирации
регургитированного желудочно-кишечного содержимого назначают
эндотрахеальную анестезию, которая манжетой надежно закрывает трахею.
ПОЛОЖЕНИЕ. Пациента кладут в удобное положение лежа
на спине, обеспечивая доступ к предполагаемому месту разреза.
РАЗРЕЗ И ОБНАЖЕНИЕ. Разрез делают в правом верхнем
квадранте. Можно сделать срединный или поперечный разрез над растянутой
толстой кишкой в соответствии с данными рентгенограмм живота. Когда
применяют поперечный разрез, медиальный конец может включать часть
влагалища правой прямой мышцы и мышцу, но в полном разделении обычно нет
необходимости. Отверстие в брюшной полости, хотя и ограниченное по
длине, должно быть достаточно большим для того, чтобы можно было легко
идентифицировать и мобилизовать раздутую поперечную толстую кишку. Если
кишка сильно раздута, важно уменьшить вздутие с помощью большой иглы или
троакара, поскольку со спавшейся кишкой легче работать.
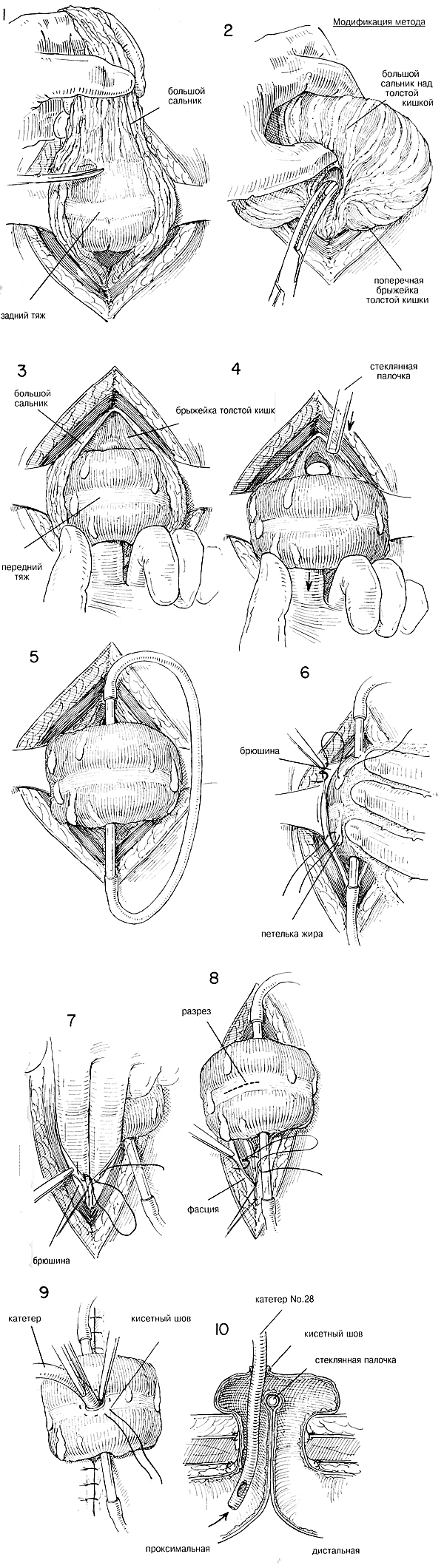
ХОД ОПЕРАЦИИ. Петлю поперечной кишки выводят в рану,
а сальник оттягивают вверх. Если кишка очень сильно раздута, то наискось
через стенку вводят иглу большого диаметра, укрепленную на шприце, чтобы
отвести газ. Можно сделать декомпрессию через небольшой троакар,
прикрепленный к отсасывающему аппарату, перед тем, как раздутую кишку
можно будет мобилизовать без опасений. Если необходимо избежать
контаминации, небольшое отверстие закрывают кисетным швом. При таких
обстоятельствах декомпрессия кишки позволяет без опасений вывести более
крупный сегмент поперечной ободочной кишки через меньший разрез. Большой
сальник, в котором при таких обстоятельствах часто содержится больше
сосудов, чем обычно, следует отделить от толстой кишки, которая будет
использована в колостомии. (Рис. 1) Все кровоточащие точки следует
лигировать до того, как большой сальник вернется в брюшную полость.
Используется тот же принцип, который описан в главе 23, Рис. 1 и 2.
Некоторые хирурги предпочитают пропускать изогнутый зажим через лишенную
сосудов часть большого сальника и поперечную брыжейку под толстой
кишкой, а затем вводят туда палец в качестве направляющего ориентира.
(Рис. 2) Большой сальник разделяют поверх видимой части поперечной
толстой кишки и отгибают на обе стороны. (Рис. 3). Может возникнуть
необходимость в разделении нескольких маленьких кровеносных сосудов там,
где сальник прикрепляется к толстой кишке над передним тяжем. После
того, как под поперечной толстой кишкой сделано соответствующее сквозное
отверстие, палец вынимают и вставляют стерильную стеклянную палочку
(Рис. 4) Оба конца стеклянной палочки соединяют с резиновой трубкой
(Рис. 5). Достаточный отрезок поперечной ободочной кишки нужно вывести
на поверхность, чтобы обеспечить полное отведение фекального потока.
Можно применить метод Вангестина; он состоит в том, что вторая
стеклянная палочка вводится через лишенную сосудов часть брыжейки
примерно в 3 см от первой. Этим методом наружу выводится отрезок
поперечной ободочной кишки, достаточный для того, чтобы полностью
отвести фекальный поток.
ЗАКРЫТИЕ. Петельки жира на петле кишки теперь
прикрепляют к прилегающей брюшине швами из тонкого шелка, стараясь не
проникнуть в просвет кишки (Рис. 6). Прикрепляя кишку к стенкам,
рекомендуется использовать швы из черного шелка, чтобы они служили
ориентиром, указывающим на отдельные слои при закрытии колостомии. При
большом вздутии, когда стенка кишки очень тонка, целесообразно
полагаться на фиксацию кишки с помощью стеклянной палочки, поскольку
может случиться прободение кишки с последующей утечкой и перитонитом,
если делать швы для прикрепления кишки к брюшной стенке. Если для вывода
раздутой кишки потребовался очень большой разрез, перитонеальное
отверстие можно частично закрыть узловыми швами из тонкого шелка (Рис.
7). Перитонеальное закрытие не должно пережимать рукавов петли кишки, но
должно давать возможность ввести указательный палей непосредственно в
брюшинную полость около кишки. Фасцию сближают узловыми швами из шелка
00 (Рис. 7). Подкожную ткань и кожу закрывают аналогичным образом (Рис.
8 и 9). Чтобы обеспечить плотное закрытие и чтобы рану впоследствии
меньше раздражало постоянное фекальное загрязнение, можно использовать
подкожные узловые швы из шелка 0000. Стеклянную палочку (или палочки)
поднимают от нижележащей кожи несколькими слоями сухой стерильной марли,
чтобы достаточный кусок толстой кишки оказался наружи для отведения
фекального потока. Некоторые предпочитают открывать кишку, оставляя
палочку на месте. Слизистую оболочку прикрепляют к краям кожи, и она
герметизирует подкожные ткани. Чтобы убедиться в проходимости просвета,
в него вставляют палец
ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Обычно бывает целесообразнее
открыть колостомию перед тем, как накладывать первые повязки, а не
откладывать это на два-три дня во избежание инфицирования раны,
поскольку опасности от неликвидированной непроходимости серьезнее, чем
возможные осложнения от инфекции раны. Не следует делать поперечный
разрез тяжа, поскольку кишка может быть разделена почти пополам, и таким
образом можно сделать излишне трудным последующее закрытие колостомии.
Неизменно создается впечатление, что отверстие увеличилось в размере
после того, как толстая кишка вернется к своему нормальному размеру (см.
главу 48). В средней части видимого тяжа следует делать короткий разрез
(Рис. 8). Все кровоточащие точки прошиваются и завязываются тонким
шовным материалом. Когда установлен контроль над кровотечением,
поверхность видимой толстой кишки около отверстия закрывают марлей в
вазелине. Некоторые предпочитают снимать непроходимость путем
проксимального введения катетера с открытым концом и герметизации
отверстия кисетным швом (Рис. 9 и 10). В течение нескольких дней
необходимо часто менять повязки. Некоторые предпочитают приурочивать
колостомию к операции. В случаях острой непроходимости может быть
целесообразным в течение нескольких дней осуществлять постоянное
отсасывание желудка. После этого пациенту в первый день дают жидкости, в
течение следующих нескольких дней — мягкую диету, постепенно переходя к
бесшлаковой диете с высоким содержанием витаминов, калорий и белка.
Разрешается рано вставать с постели. Можно делать орошения проксимальной
толстой кишки через отверстие колостомии при подготовке к вторичным
хирургическим операциям или для регулярного опорожнения колостомии, если
она будет постоянной. После отведения фекального потока реакция около
закупоривающей опухоли должна уменьшиться и непроходимость пройдет.
Затем можно будет делать сквозные орошения с целью очистки. По мере
необходимости, в зависимости от степени истощенности пациента, делают
переливания крови, вводят растворы с высоким содержанием калорий и
раствор Рингера. Сохраняют терапию антибиотиками. |