Главная страница ● Нарушения водного, солевого и кислотно-щелочного баланса при различных патологических состояниях ● Острый панкреатит
глава 3.3.5.
Терапевтические мероприятия

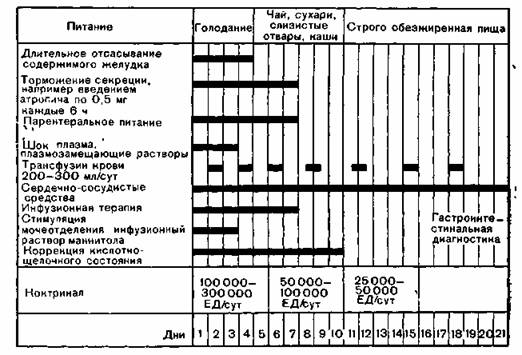
Рис. 78. Основные принципы лечения панкреатита (продолжительность лечения различными мероприятиями зависит от лабораторных показателей и клинических данных).
Прежде всего необходима активная консервативная терапия. При неэффективности консервативной терапии возникает вопрос о раннем, т. е. до появления опасных для жизни поражений органов, оперативном вмешательстве. Schonborn с соавт. оперируют, если в первые 2—3 дня при остром течении заболевания или в первые 6 дней при хроническом течении активная консервативная терапия оказалась безуспешной.
— Лечение шока: альбумин, ПРП, плазма, иногда плазмозамещающие растворы; кровь только при падении гематокрита. Согласно работам Schmidt, предпочтение отдается белковым коллоидным растворам. Wright, Loodhead рекомендуют низкомолекулярный декстран, который предотвращает развитие стаза, гемагглютинации и тромбирования в поджелудочной железе и способствует восстановлению нормальной локальной микроциркуляции. (Этим способом можно предотвратить переход отечной формы панкреатита в геморрагическую.) Более детальные рекомендации по терапии, направленной на восстановление объема крови см Шок 6.3.1.6).
— Контроль и стимуляция диуреза (инфузионный раствор маннитола 100, 200, инфузионный раствор сорбитола 400, см 3.7.1.4). При применении форсированного диуреза Филин и Ковальчук наблюдали понижение летальности и относили это за счет вымывания токсинов. Успех был тем ощутимее чем раньше начиналось лечение.
— Динамическое исследование параметров кислотно-щелочного состояния и прицельная терапия их нарушений.
— Обезболивание: спазмолитики, ингибиторы ферментов и прокаин (новокаин) внутривенно; при упорных болях также паравертебральная анестезия (опасаться падения артериального давления).
— Исследование электролитов плазмы и при необходимости устранение нарушений в соотношениях натрия и калия (см. 2.1.3, 2.2.1). В прочих случаях —обеспечение суточной потребности з них. При этом содержание калия в растворах должно быть достаточно высоким. Кальций применяется только при гетанических судорогах и иногда при тяжелой гиперкалиемии, так как он угнетает ингибиторы ферментов и ведет к активации трипсиногена.
— Воздержание от приема пищи и жидкости, парентеральное питание, введение жидкостей, а также электролитов (см План терапевтических мероприятий). При проведении парентерального питания нужно иметь в виду инфузионные растворы аминокислот и в качестве донаторов энергии ксилитол фруктозу, сорбитол. Некоторым больным назначают и жировые эмульсии.
Срок воздержания от пищи составляет по меньшей мере 4—5 дней, жидкость не дают внутрь минимум 2—3 дня. Продолжительность этой фазы лечения зависит от клинических данных (Schmidt).
— Длительное выведение желудочного сока (с целью предотвращения освобождения секретина и панкреозимина) и/или назначение гнтацидов.
— Назначение антихолинергетиков (атропин каждые 6 ч по 0,5 мг подкожно; нужно помнить об атропиновых психозах, усилении паралитической непроходимости; Schmidt). Неостигмин л подобные ему препараты не назначают.
Применяют также ингибиторы карбоангидразы (ацетазоламид), под влиянием которых сокращается выведение воды и гидрокарбоната (эта точка зрения оспаривается; Schmidt). Неблагоприятным фактором при этом является сгущение секрета.
— Назначение контрикала, трасилола (апротинина). Они ингибируют калликреин, трипсин, плазмин и другие ферменты. Часто наблюдаемое клиническое улучшение при их применении в настоящее время связывают прежде всего со стабилизирующим действием на сердечно-сосудистую систему (уменьшение освобождения кинина). Они дают и обезболивающий эффект (иногда путем уменьшения отека поджелудочной железы; Kaller). На прямой защитный эффект в отношении поджелудочной железы, вероятно, можно рассчитывать только тогда, когда в начальной стадии заболевания вводятся большие дозы препаратов, что редко возможно.
Creutzfeldt с соавт. считают, что активизиция трипсина играет роль самое большее в начальной стадии. Терапия в этом случае всегда запаздывает. Несмотря на такую точку зрения, разделяемую многими авторами, мы в настоящее время твердо придерживаемся ингибирующей терапии. Дозировка: 100000—300000 ЕД контрика л а или 500000—1,2 млн. КИЕ апротинина р сутки в виде внутривенных капельных инфузий в течение 4—6 дней, затем уменьшение дозы в зависимости от течения заболевания.
— Глюкагон тормозит экскреторную функцию поджелудочной железы. Дополнительно он оказывает положительное инотропное действие (см. 3.1.6). Вводится вначале 3 мг внутривенно, затем 1 мг/ч в виде инфузий (Stremmel).
— Если показано лечение антибиотиками, то предпочтение отдают антибиотикам тетрациклинового ряда (тормозят активность липазы, положительно влияют на желчевыводящие пути; Schmidt).
— Диализ при почечной недостаточности. При этом должны выводиться также и токсические вещества.
— Терапия сердечными гликозидами.
— После стихания острых явлений диету постепенно расширяют. Проводится исследование желчного пузыря и желчевыводящих путей. При патологических данных показано санирование.
|
● |
● |
● |
● |
● |
● |
● |
● |
copyright©surgerycom