Главная страница ● Нарушения водного, солевого и кислотно-щелочного баланса при различных патологических состояниях ●
Операционный стресс
глава 3.8.3.
Тактика ведения больных перед, во время и после операции
Больной перед операцией
В подготовку больного к операции включается тщательная диагностика, которая наряду с определением показаний к операции позволяет судить о состоянии сердца, легких, почек, функции печени, а также водного, электролитного, кислотно-щелочного и энергетического баланса. При экстренных операциях для диагностики и подготовки больного к операции в распоряжении врача лишь 1—2 ч.
— Почки: анамнез, суточный диурез, микроскопический и химический анализ мочи, исследование концентрационной способности почек в ночные часы, креатинина и мочевины плазмы.
— Водный и электролитный балансы: ионограмма плазмы (натрий, калий, х-лориды), электролиты мочи, а также иногда параметры кислотно-щелочного равновесия.
— Белковый баланс: общий белок и содержание альбумина в плазме.
— Кровь: гематокрит, гемоглобин, число эритроцитов и лейкоцитов, СОЭ, лейкоцитарная формула, свертывание крови, группа коови.
В зависимости от характера и тяжести вмешательства, возраста и анамнеза больного можно проводить и другие исследования.
Терапия проводится с учетом
— Нарушений водного, электролитного и кислотно-щелочного баланса.
Рекомендации см. в главе «План лечебных мероприятий», а также в разделах описания клинической картины в главе 3. Лучше всего устранить все нарушения перед операцией. Если для этого нет времени, нужно по меньшей мере корригировать наиболее существенные отклонения. Обязательна противошоковая терапия, стимуляция диуреза, а также устранение ацидоза. О готовности больного к операции
см. 3.1.6.
— Если явные нарушения водного, электролитного и кислотно-щелочного баланса не выявляются, то все равно накануне операции необходимо начинать инфузионную терапию при наличии таких отягощающих моментов, как преклонный возраст больного, ожирение и т. п.
— В некоторых случаях в течение 7—10 дней назначается полноценное парентеральное питание. Оно проводится больным со значительным дефицитом питания (выраженная потеря массы тела, понижение концентрации альбумина плазмы), перед обширными операциями, например, по поводу рака, даже тогда, когда больной может принимать пищу естественным путем, а также больным с затруднением питания через рот (например, стеноз пищевода). Схему лечения см. табл. 59—61. Дополнительно 2 раза в неделю назначают 25 мг надролонфенилпропионата.
— Возмещение дефицита белка внеклеточного пространства трансфузиями человеческого альбумина, ПРП, гемостатическими препаратами крови, плазмой; общая концентрация белка в плазме по меньшей мере должна достигать 6,6 г/дл, концентрация альбумина плазмы — 3,7 г/дл плазмы. Для этого чаще всего требуется 150 г альбумина. По данным Kudlicka, содержание альбумина в организме можно повысить путем адекватного парентерального питания. Во многих случаях быстрее всего добиваются цели путем комбинации замещения и парентерального введения аминокислот.
— Устранение дефицита крови трансфузиями крови в предоперационном периоде. Необходимо, чтобы показатели достигали хотя бы нижней границы нормы.
Гемоглобин: мужчины 15,8 г/100 мл (14—18) — Geigy
женщины 13,9 г/100 мл (11,5—16) — Geigy.
Гематокрит: мужчины 47% (40—54) — Geigy
женщины 42% (37—47) —Geigy.
Если объем плазмы в норме или даже повышен, а концентрация гемоглобина, напротив, очень низкая, то вводят эритроцитную массу.
Больной во время операции
Во время операции стремятся компенсировать потери, возникшие в процессе операции. Эта терапия должна переходить в рациональную послеоперационную инфузионную терапию.
Инфузионная терапия в момент операции служит для компенсации потери воды, возникающей в момент операции (например, из открытой брюшной полости). При небольших или средних по объему вмешательствах достаточно 500 мл; при более крупных, а особенно продолжительных операциях — 250—500 мл/ч.
— Кровопотеря: при потере крови менее 500 мл (до 1000 мл) у взрослых объем крови можно пополнить плазмо-замещающими растворами, при более массивных кровопоте-рях нельзя обойтись без переливания крови. У новорожденных младенцев и детей необходимо начинать замещающую терапию уже при меньшем процентном дефиците.
— При определении темпа возмещения ориентируются по скорости потери. Динамический контроль параметров кровообращения определяет темп замещения и показывает, достаточна или недостаточна скорость инфузии.
— Коррекция ацидоза/алкалоза требуется тогда, когда в предоперационном периоде (например, при кишечной непроходимости) она была проведена не до конца. Далее она необходима при очень обширных операциях, при операциях с экстракорпоральным кровообращением, массивных трансфузиях крови и т. д. Для этого необходимо постоянное измерение дефицита и избытка оснований.
Больной после операции
Необходимо тщательно определять показания к полной или частичной послеоперационной инфузионной терапии. Несмотря на то что послеоперационная инфузионная терапия существенно помогает многим больным преодолеть операционный стресс и нередко спасает жизнь, в таком лечении нуждается не каждый больней. Решить вопрос помогает опыт врача. Профилактически инфузионная терапия проводится пожилым лицам с ожирением; больным, у которых уже перед операцией был дефицит воды, электролитов и питательных веществ, а также больным, которые после операции долго не пили и не ели.
Некоторые мероприятия
Послеоперационное введение жидкости. Оно осуществляется по обычному принципу (см. 6.2). Правда, нужно предусматривать послеоперационный отрицательный диурез, который может быть признаком не только послеоперационного дефицита жидкости, но и выражением стресса. Он частично устраняется маннитолом. На водный баланс в послеоперационном периоде влияют следующие факторы (см. выше): задержка воды (см. выше); секвестрация воды в тканях, окружающих рану; образование эндогенной воды вследствие распада тканей тела (см. табл. 8; у больных, перенесших резекцию желудка ее может образовываться до 400 мл/день); усиленное образование воды вследствие окисления при чеосложненных средних по объему оперативных вмешательствах приблизительно на 100 мл больше, чем в физиологических условиях, повышенная perspiratio insensibilis (приблизительно на 400—500 мл больше).
Согласно исследованиям Hutchin с соавт., с исходным нормальным уровнем гидратации для поддержания суточной потребности в жидкости в день операции и в первый день после операции вполне достаточно до 1,5 л/м2 (не считая дополнительного количества, например, для компенсации потерь во время операции). При дозировке до 2,8 л/м2, напротив, наблюдаются расширение внеклеточного пространства и застой в сосудах легких. Mackenzie и Donald смогли показать, что в раннем послеоперационном периоде легко возникает гипергидратация. При больших инфузионных объемах диурез, хотя и повышается, но не адекватно введенной жидкости (табл. 24).
Опасность послеоперационной инфузионной терапии заключается в передозировке жидкости (гипотоническая гипергидратация, образование отеков).
Из этого следует, что у больных с нормальным состоянием гидратации количество вводимой жидкости в день операции не должно превышать 1,5 л/м2 (потребность в жидкости в послеоперационном периоде, кроме возмещения дополнительных потерь). Правда и у обезвоженных перед операцией больных и при значительных потерях жидкости во время и после операции преимущество имеет консервативная коррекция водного обмена. Развитие отеков в послеоперационном периоде особенно опасно для больных, перенесших операции на головном мозге, и после наложения желудочно-кишечных анастомозов.
Таблица 24. Исследование 8-часового диуреза во время и после операции (трансабдоминальная экстирпация матки) при интенсивной терапии инфузионными растворами (первая группа: 3, 4 л, из которых 2 л введено в течение часа) и умеренной инфузионной терапии растворами Рингера и Лангата (вторая группа) (Mackenzie, Donald)
|
Группа |
Введение растворов, л |
Диурез, л |
|
1 |
3,4 |
0,40 |
|
2 |
0,8 |
0,25 |
В первый после операции день для удовлетворения потребности организма в жидкости мы назначаем тоже 1,5 л/м2, а в последующие дни больше, а именно 2,4 л/м2, чтобы повысить диурез. Это необходимо и для выведения шлаков, образующихся в большом количестве вследствие усиленного катаболизма. Нужно помнить о том, что, например, у больных после резекции желудка нужно вывести остаточного азота на 3—4 г больше, а при повреждениях черепа — на 13 г больше, чем в норме. Например, для выведения солей через почки в концентрации их приблизительно 800 мосммоль/л мочи (относительная плотность 1,025) требуются дополнительные затраты жидкости 160—220, а иногда 700 мл (см. также 1.5.2).
Особенно важно проводить динамический контроль клинического состояния, параметров кровообращения (артериальное давление, пульс, центральное венозное давление), диуреза. Благодаря этому можно подобрать оптимальную терапию для каждой отдельной ситуации. Для повышения диуреза следует предусмотреть включение в инфизуонную програму маннитола 100 или 200, а также сорбитола 400.
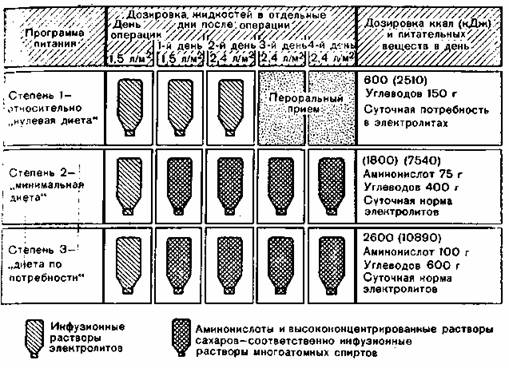
При проведении послеоперационной инфузионной терапии нужно предусматривать достаточное питание. В зависимости от тяжести оперативного вмешательства Dolp, Ahnefeld рекомендуют трехступенчатую программу (рис. 103):
Ступень 1: небольшое оперативное вмешательство,
Ступень 2: оперативное вмешательство средней тяжести,
Ступень 3: обширное оперативное вмешательство; больные, которые в силу различных причин уже перед операцией должны были получать парентеральное питание (см. выше); при пониженном питании больного перед операцией; при воздержании от пищи более 4 дней; при послеоперационных осложнениях (несостоятельность швов).

Рис. 103. Трехступенчатая программа послеоперационной инфузионной терапии взрослых по Dolp, Ahnefeld (минимальная потребность, без компенсации дополнительных потерь).
При вычислении количества необходимых калорий исходят из того, что при стрессе около 60% введенных аминокислот пополняют баланс и только 40% могут использоваться организмом как источник энергии [Hartig et al., 1975]. В этой ступенчатой программе должна предусматриваться целенаправленная компенсация определенных нарушений, например, в кислотно-щелочном состоянии и балансе калия, а также возмещение дефицитов, например, альбумина, крови, при определенных обстоятельствах посредством питания. Вообще полноценное парентеральное питание можно начинать лишь тогда, когда будут устранены значительные нарушения водного, электролитного и кислотно-щелочного баланса.
Для составления плана лечения с учетом приведенных в рис. 103 ориентировочных величин можно использовать в качестве точки опоры данные, приведенные в табл. 59—61. Эффективность трехступенчатой программы в отношении баланса азота представлена на рис. 104.
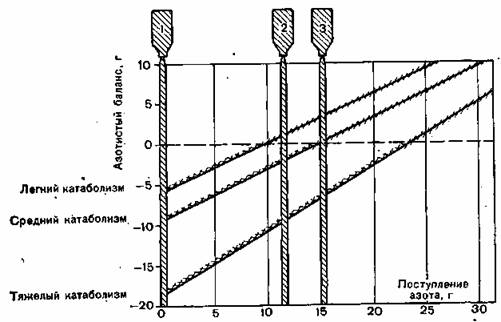
Рис. 104. Эффективность воздействия трехступенчатой программы на баланс при различных степенях стресса (см. рис. 96).
Относительно состава электролитных инфузионных растворов, применяемых в раннем послеоперационном периоде, имеются новейшие исследования Martin с соавт. При дозировке 1,5 л/м2 оптимальным считают раствор следующего состава (мэкв/л):
|
Na+ |
110 |
С1— |
88 |
|
К+ |
20 |
Ацетат— |
20 |
|
Mg+ |
8 |
Малат— |
20 |
|
|
|
Н2РО4— |
—10 |
По нашим данным и исследованиям других авторов [Dolp, Ahnefeld, Heller, 1973], уже спустя несколько часов после операции можно начать введение аминокислот и доставку калорий. Правда, в настоящее время рекомендуется в день операции дозу аминокислот ограничивать 20 г, а энергетическую ценность 2000 ккал (-8370 кДж) для взрослых.
Введение калия в послеоперационном периоде.
Инфузионные растворы, содержащие калий, назначаются только тогда, когда происходит очевидная нормализация диуреза (40—50 мл/ч). Следует иметь в виду, что консервированная кровь содержит калий.
Необходимо помнить, что атония желудка и кишечника в послеоперационном периоде, а также психоз могут быть обусловлены дефицитом калия.
О мероприятиях для возбуждения перистальтики см. 3.4.5.
Сведения о других целенаправленных мероприятиях можно получить в разделе «План лечебных мероприятий» (например, «Кислотно-щелочной баланс»). Одновременно следовало бы указать на необходимость введения непрерывного, особенно в угрожающей ситуации, человеческого альбумина, ПРП, препаратов, повышающих свертываемость крови, цельной крови и плазмы для коррекции возможного дефицита. Человеческий альбумин способствует повышению коллоидно-осмотического давления и препятствует образованию отеков.
Нужно стремиться к введению жидкостей и питательных, веществ естественным путем, как только это станет возможным!
|
● |
● |
● |
● |
● |
● |
● |
● |
copyright©surgerycom