глава 5.2.
Клинические, инструментальные и лабораторные исследования
Клинический статус больного
Тщательное клиническое обследование позволяет составить основное представление о водном и энергетическом балансе. Обращают внимание, например, на следующее:
— Состояние питания и общее состояние.
— Эластичность (тургор) кожи (складка кожи расправляется или не расправляется).
— Влажность языка и слизистых оболочек, образование отеков.
— Нарушения органов в связи с состоянием водного, электролитного, кислотнощелочного и энергетического баланса (например, сердце, печень, почки); роль в патогенезе нарушений основного заболевания:
— Состояние нервной системы (неврологические и психические нарушения, сознание).
— Масса тела, рост.
— Сердечнососудистая система: сердце, артериальное давление, пульс (частота, ритм, наполнение), наполнение вен, периферическое кровообращение (см. 3.1.5), признаки декомпенсации.
— Функция легких (частота и глубина дыхания, жизненная емкость).
Клиническая характеристика состояния гидратации
Легкая дегидратация (потеря до 2% массы тела, около 1,5л): жажда, других примечательных признаков нет.
Дегидратация средней тяжести (потеря до 6% массы тела, около 4 л): жажда, сухость слизистых оболочек и языка, слабость, олигурия, недомогание, нарушения системы кровообращения.
Дегидратация тяжелая (потеря более 7% массы тела, около 5 л и более): признаки такие же, как и при дегидратации средней степени, и, кроме того, понижение умственной и физической активности, галлюцинации, делирий, шок, кома.
Гипергидратация: например, отеки, асцит; хрипы при выслушивании легких, признаки сердечной декомпенсации, заболевания печени с асцитом, слюнотечение; церебральные знаки при гипотонический гннергидратации.
Функция почек
Измерение суточного диуреза, значение рН (например, при помощи специальной индикаторной бумаги), химическое и микроскопическое исследование мочи, осмоляльность, концентрационная способность почек (например, изменение пробы Фольгарда = проба на концентрацию в ночные часы; противопоказания: изостенурия с компенсаторной полиурией). Данные о функции канальцев получают с помощью пробы с феноловым красным.
Большую ценность имеет определение электролитов мочи (особенно калия и натрия), титрационной кислотности и выведения аммиака с мочой. Эти данные дополняют результаты исследования электролитов плазмы, позволяют вычислить баланс, сделать заключение о функции почек и иногда вскрывают парциальные нарушения функции почек.
Точное определение содержания натрия, калия и хлоридов в моче имеет большое значение в плане инфузионной терапии.
Для определения фильтрационной способности почек служит измерение мочевины и креатинина плазмы.
Так как уровень мочевины зависит еще и от расщепления белков, креатинин плазмы является чувствительным индикатором гломерулярной фильтрации, специфичным для тяжелой почечной недостаточности [Schwab, 1966].
Особое внимание нужно обращать на олигурию. Она может быть вызвана тремя причинами:
— преренальными: дефицит жидкости, повышенное влияние вазопрессина и альдостерона;
— ренальными: острый гломерулонефрит;
— постренальными: закупорка мочевыводящих путей (камни в почечных лоханках, камни мочеточников, нарушение опорожнения мочевого пузыря, например, при гипертрофии предстательной железы).
Правда, встречаются состояния дегидратации без олигурии [Schwab, I960]: например, несахарный диабет, церебральный синдром потери солей, осмотический диурез при хронической почечной недостаточности, полиурическая фаза острой почечной недостаточности, дефицит калия, избыток кальция.
Олигурия без дегидратации [Schwab, I960]: в послеоперационном периоде, олигурическая стадия острой почечной недостаточности, острый гломерулонефрит, сморщенная почка (конечная стадия), атония мочевых путей, развитие отеков.
Исследование баланса
Учет баланса имеет большое значение для оценки состояния водного, электролитного и энергетического обмена и проведения рациональной терапии. Особое значение имеет изучение баланса при нарушениях регуляторных функций организма, особенно при повреждении почек. Путем исследования баланса можно вскрыть парциальные функциональные нарушения, например нефропатии с потерей натрия и калия. Здесь исследование баланса позволяет сделать решающие заключения о необходимости замещающей терапии (исследования выведения с мочой веществ при питании с различным содержанием электролитов). Баланс определяется отдельно для каждого компонента обмена веществ (например, воды, натрия, калия и азота). Различают положительный баланс (поступление превышает потерю), состояние равновесия (поступление равно расходу) и отрицательный баланс (потеря превышает поступление).
Для составления баланса необходимо точно учитывать прием и отдачу. Однако с помощью обычных методов можно только частично измерить некоторые процессы, а именно выведение воды, электролитов, азота и др. с мочой и калом, а также прием воды, электролитов, азота и др. с пищей, напитками или парентеральное поступление. Можно определить количество и состав секретов. Другие участвующие в балансе факторы должны быть определены путем приблизительного подсчета (табл. 62).
Таблица 62. Положительные и отрицательные факторы баланса
|
+ |
|
|
Вода, образующаяся при окислительных процессах (см. 1.4.1 — поступление) |
Perspiratio insensibilis (см. 1.4.1 — потери) |
|
Образование воды при расплавлении тканей тела (см. 1.4.1 — поступление) |
Perspiratio sensibilis (см. 1.4.1 — потери) |
Очень ценным подспорьем для исследования водного баланса является применение кровативесов, с помощью которых можно следить за содержанием воды в организме. Пользуясь ими, можно распознавать накопление воды в организме.
Следовало бы предостеречь от слишком шаблонного применения полученных результатов в практике инфузионной терапии.
Например, было бы неправильным вычислять суточное количество ияфузионных жидкостей по следующему методу: потеря воды через легкие и кожу (около 1,2 л) + выводимое количество мочи = доза инфузионных растворов на последующие 24 ч, включая компенсацию дополнительных потерь (дренаж желудка и т. п.). При этом нужно думать, что выводимое количество мочи является следствием ряда регуляторных процессов. При дефиците жидкости развивается олигурия. В этом случае нужно использовать большие объемы инфузионных растворов.
То же самое можно сказать и в отношении вычисления необходимого количества электролитов исходя из их дефицита в плазме, включая измеренные потери с мочой и иногда с секретами. При дефиците калия этот метод дает слишком низкие значения, так как в этом случае содержание калия в суточной моче резко понижено.
Электролиты плазмы, кислотнощелочное равновесие
Содержание натрия, калия и кальция в плазме быстрее и надежнее всего определяется методом пламенной фотометрии. Определение параметров кислотнощелочного состояния приведено в 1.3.4.
На основании этих результатов можно составить ионограмму плазмы (рис. 137).
|
рСО2х0,03 |
|
|
Na +
|
Действительный гидрокарбонат |
|
С1— |
|
|
К + |
Остаток анионов
|
|
Са2+ |
|
|
2Mg2+ |
Протеин |
Рис. 137. Данные лабораторных исследований, представленные в форме ионограммы. Остаток анионов = Na++K++Ca2++2Mg+ — (действительный бикарбонат+хлорид+протеин); протеин = г/100мл х 2,41. Увеличение остатка анионов при повышении фосфата, сульфата и/или органических кислотных радикалов.
Для точного представления об электролитном обмене всего организма служит измерение натрия, калия и других элементов, участвующих в обмене, с помощью изотопов.
Для получения информации о состоянии внутриклеточного пространства часто используют эритроциты, так как они легко подвергаются химическому анализу. Однако при этом нужно помнить, что отдельные виды клеток организма имеют другой электролитный состав и его динамику. Ввиду специфических функций в отдельных типах клеток несколько меняется как обмен веществ, так и содержание электролитов.
Различная динамика внутриклеточного натрия и калия установлена в печени и мышцах, например при странгуляционной непроходимости (Staib) и при дефиците калия (Losert). Несмотря на это, определение внутриклеточного содержания электролитов в эритроцитах и биоптатах мышц считается допустимым.
Другим важным методом исследования является определение осмоляльности плазмы (более подробно см. 1.2.2).
Исследование крови
Определение гемоглобина, гематокрита, числа красных и белых кровяных телец/мкл и лейкоцитарной формулы является обычными методами (при этом нужно помнить о влиянии де и гипергидратации; см. табл. 10 и пояснения 2.1). На основании полученных данных можно дополнительно определить следующее:
— Средний объем эритроцитов:
Гематокрит (в %) Х 10
———————————— = 85(78—92) мкм3.
Число эритроцитов (вмлн/мкл)
Это позволяет составить представление о внутриклеточном содержании воды: при гипертонической де и гипергидратации средний объем эритроцитов падает (содержание воды в эритроцитах), при гипотонической де и гипергидратации средний объем эритроцитов увеличивается (содержание воды в эритроцитах).
— Средняя концентрация гемоглобина в эритроцитах/дл объема эритроцитов:
Гемоглобин (в г/дл) X 100
———————————— = 33,5 (31,535,5) г/дл.
Гематокрит (в %)
Средняя концентрация гемоглобина в эритроцитах исключает влияние изотонической де и гипергидратации на содержание гемоглобина. При гипертонических и гипотонических нарушениях изменяется средняя концентрация гемоглобина (см. табл. 10).
Прочие исследования: общий белок, концентрация альбумина в плазме, состояние свертывающей системы крови, сахар крови (иногда толерантность к глюкозе), газовый анализ крови.
Измерение объема крови перед, во время и после операции (см. 3.5.1).
С помощью простой методики получается дополнительная информация, представляющая ценность особенно при острых кровопотерях, при которых гемоглобин вначале остается еще нормальным, а также при хронических анемиях, которые посредством исследования только гемоглобина и гематокрита диагностируются плохо. Объем крови определяют также для предупреждения избыточных трансфузий, особенно у больных, имеющих какиелибо повреждения органов, а также у стариков (Wasmuth, Hale).
Измерение центрального венозного давления
Центральное венозное давление является динамическим показателем объема циркулирующей крови и связано с сократительной силой правого желудочка (см. также 3.1.5). Измерение центрального венозного давления — очень ценный метод контроля инфузионной терапии. Он указывает на дефицит объема крови, позволяет провести точное замещение крови при кровопотерях, свидетельствует о границах функциональной возможности правого желудочка и защищает таким образом больного от избыточных инфузий или трансфузий (табл. 63). Так как техника его проста и не требует дорогостоящей аппаратуры, измерение центрального венозного давления должно чаще применяться при проведении инфузионной терапии.
Таблица 63. Соотношения между центральным венозным и артериальным давлением (модифицировано по Feurstein)
|
Центральное венозное давление |
Артериальное давление |
Место нарушения |
Причина нарушения |
|
↓ |
↓ |
Объем крови |
Гиповолемия, |
|
↓ |
↑ |
Объем крови |
Гиповолемия, централизация |
|
↑ |
↑ |
Объем крови |
Гиперволемия |
|
↑ |
↑ |
Терминальный отдел сосудистого русла |
Вазопрессоры |
|
↑ |
↓ |
Сердечная мышца |
Сердечная недостаточность, тампонада сердца |
|
↓ |
↓ |
Терминальный отдел сосудистого русла |
Расширение сосудов |
Уровень центрального венозного давления позволяет судить об объеме так называемой системы низкого давления (венозная система, правое предсердие, легочное кровеное русло, левое предсердие). Система низкого давления представляет собой 80% всего объема крови, и центральное венозное давление можно использовать как индикатор общего объема циркулирующей крови, если изменение объема крови не превышает 20—30% (Feuerstein) и сердце имеет нормальную сократительную силу.
При кровопускании и трансфузиях крови в системе низкого давления происходят однозначные изменения венозного Давления. При трансфузии крови до 1000 мл артериальная система высокого давления принимает только 5 мл, остальное распределяется в системе низкого давления, особенно в ее интраторакальном отрезке (Feuerstein). Можно предположить, что между изменениями венозного давления и объемом крови в определенных границах существует линейная зависимость.
Измерение центрального венозного давления и объема крови не исключают, а дополняют друг друга по информативности.
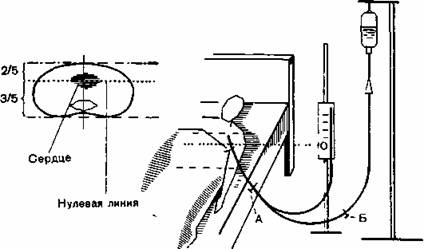
Рис. 138. Техника измерения центрального венозного давления (объяснения в тексте).
Техника измерения
Больной должен лежать на плоской поверхности совершенно спокойно (в течение 30 мин до измерения). Психическое возбуждение нужно устранить. На центральное венозное давление влияет также изменение внутригрудного давления.
Так как на периферическое венозное давление влияет ряд факторов, например венозные клапаны, давление тканей, положение руки и головы, только центральное венозное давление дает удовлетворяющую информацию. При измерении центрального венозного давления конец синтетического зонда вводят в полую вену, например в верхнюю полую вену (техника см. 6.4). Наполненный жидкостью (инфузионным раствором) синтетический катетер подводят к мерной линейке, укрепленной на штативе. Нулевая точка этой измерительной линейки находится строго на уровне правого предсердия. Жидкость течет в вену до тех пор, пока давление крови не сравняется с высотой водяного столба над нулевой точкой шкалы.
Для определения уровня предсердия исходят из того, что правое предсердие находится несколько выше середины диаметра грудной клетки (рис. 138). Определить эту точку можно очень просто при помощи исследования верхушечного толчка. Он разделяет диаметр грудной клетки на 2/5—3/5 расстояния (подробности см. в работе Burri). Соответственно надежная контрольная точка: 6,6 см дорсально от angulus sterni (Debrimner, Buhler).
Измерительная система соединена с инфузионной системой по принципу сообщающихся сосудов (см. рис. 139). Путем закрытия клеммы А можно заполнить измерительную систему, путем открытия А и закрытия клеммы В можно проводить измерение.
Нужно помнить, что просвет искусственного катетера не так уж мал. Хотя диаметр зонда не влияет на точность определения, малая эластичность трубки может играть роль.
Имеют значение свободное расположение канюли, устранение завихрений, например, вследствие сильного отведения плеча. Зонд при измерении должен быть несколько напряжен, так как при отрицательном давлении возникает опасность воздушной эмболии.
В настоящее время венозное давление можно определить и при помощи специального контактного прибора, который в части случаев можно ввести в сосуд.
Нормальные значения
В среднем центральное венозное давление должно составлять 8 см вод. ст.; нижняя граница — 3 см, а верхняя 10 (Burri, Allgower); у младенцев и маленьких детей 2—5 см (Stoeckel).
При введении больших количеств инфузионных растворов его нужно измерять после каждых 1000 мл. Инфузию прекращают, еслш центральное давление превысит 12—15 см вод. ст., особенно у больных с поражением сердца. В этих случаях необходимо обеспечить поддержку деятельности сердца (см. 3.1.6).
|
● |
● |
● |
● |
● |
● |
● |
● |
copyright©surgerycom